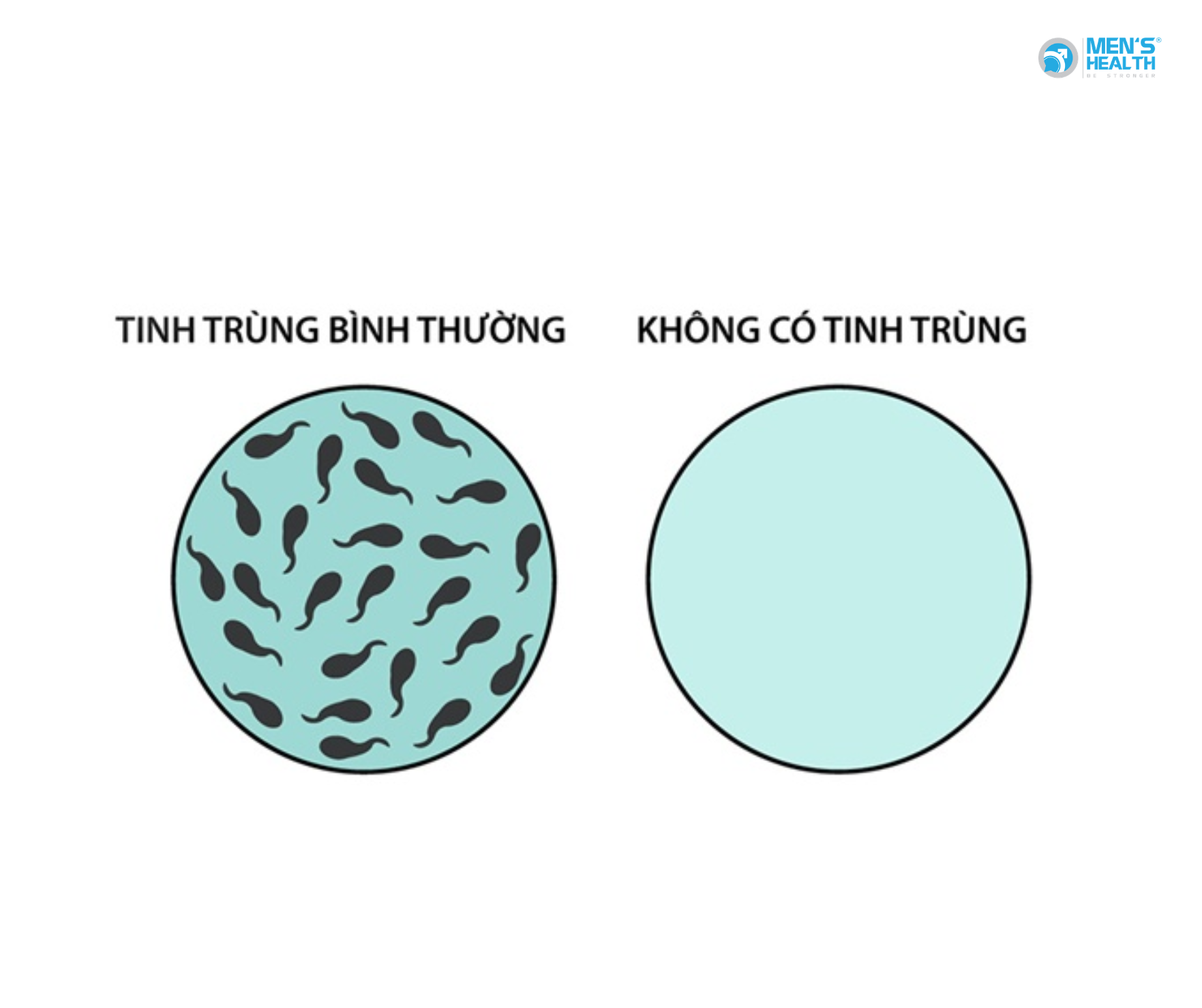
Cần Thận Trọng Khi Sử Dụng Các Phương Pháp Trích Tinh Trùng Khi Chưa Có Chỉ Định
Trung tâm Sức khoẻ Nam Giới Men's Health
Các phương pháp trích tinh trùng như PESA (Percutaneous Epididymal Sperm Aspiration – Trích tinh trùng qua da từ mào tinh), TESA (Testicular Sperm Aspiration – Hút tinh trùng từ tinh hoàn), TESE (Testicular Sperm Extraction – Trích tinh trùng từ mô tinh hoàn) và microTESE (Microdissection TESE – Trích tinh trùng vi phẫu từ mô tinh hoàn) là các kỹ thuật hỗ trợ sinh sản phổ biến cho nam giới gặp vấn đề vô sinh. Mặc dù những kỹ thuật này rất hữu ích trong nhiều trường hợp, nhưng nếu thực hiện mà không có chỉ định y khoa cụ thể thì có thể gây ra nhiều rủi ro cho sức khỏe sinh sản và sức khỏe tổng thể của nam giới.

1. Các phương pháp trích tinh trùng và khi nào cần sử dụng
- PESA: Thực hiện trích tinh trùng qua da từ mào tinh. Phương pháp này thường áp dụng cho các trường hợp tắc nghẽn ống dẫn tinh nhưng tinh hoàn vẫn sản xuất tinh trùng bình thường.
- TESA: Thực hiện hút tinh trùng trực tiếp từ tinh hoàn bằng kim tiêm, thường áp dụng cho các trường hợp không có tinh trùng trong tinh dịch và không thể thu được tinh trùng từ mào tinh.
- TESE: Trích mô tinh hoàn để tìm tinh trùng dưới hình thức mổ hở và lấy một lượng nhỏ mô từ tinh hoàn. Phương pháp này thường áp dụng cho các trường hợp vô sinh nam mà không có tinh trùng trong tinh dịch (azoospermia).
- microTESE: Là phiên bản nâng cao của TESE, trong đó tinh hoàn được trích vi phẫu với sự hỗ trợ của kính hiển vi để tìm tinh trùng. Phương pháp này giúp thu tinh trùng một cách chính xác hơn, giảm tổn thương mô tinh hoàn và tăng khả năng tìm thấy tinh trùng.
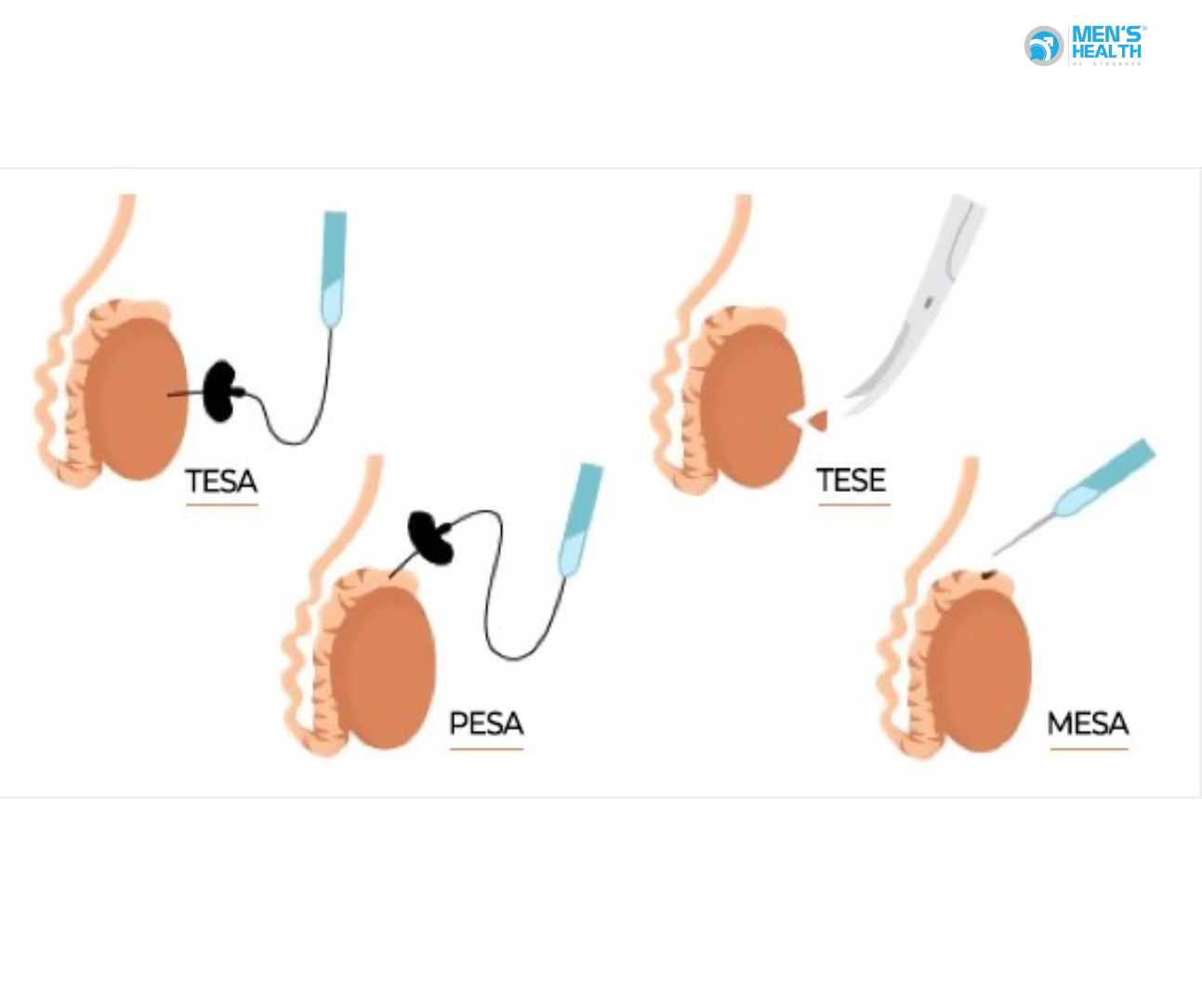
Các phương pháp này chỉ nên thực hiện khi có chỉ định từ bác sĩ chuyên khoa, đặc biệt trong các trường hợp không có tinh trùng trong tinh dịch hoặc các vấn đề sinh sản không thể điều trị bằng các phương pháp khác.
2. Rủi ro khi thực hiện các phương pháp trích tinh trùng mà chưa có chỉ định
a. Tổn thương mô tinh hoàn
- Các thủ thuật như TESE và microTESE can thiệp trực tiếp vào mô tinh hoàn và có nguy cơ gây tổn thương đến cấu trúc tinh hoàn. Nếu không thực sự cần thiết, việc trích mô có thể làm hỏng các tế bào sản xuất tinh trùng và ảnh hưởng đến khả năng sinh sản trong tương lai.
- Theo nghiên cứu của Schlegel và cộng sự (2009) đăng trên Fertility and Sterility, microTESE giảm thiểu tổn thương mô tinh hoàn hơn so với TESE thông thường nhờ vào sự hỗ trợ của kính hiển vi. Tuy nhiên, vẫn có nguy cơ tổn thương nếu thực hiện không cần thiết (Schlegel et al., 2009).
b. Nguy cơ nhiễm trùng và biến chứng hậu phẫu
- Các thủ thuật xâm lấn này có nguy cơ nhiễm trùng, đặc biệt nếu thực hiện không có lý do y khoa rõ ràng. Các phương pháp như PESA, TESA, TESE, và microTESE đều có thể gây viêm nhiễm hoặc tụ máu ở vùng tinh hoàn, làm ảnh hưởng đến sức khỏe sinh sản và gây đau đớn.
- Theo Tạp chí Y học Sinh sản (2010), biến chứng nhiễm trùng và viêm sưng là những rủi ro phổ biến nhất khi thực hiện trích tinh trùng, đặc biệt ở các ca không được chăm sóc hậu phẫu tốt (Esteves et al., 2010).
c. Ảnh hưởng đến sản xuất và chất lượng tinh trùng
- Các phương pháp trích tinh trùng có thể ảnh hưởng đến số lượng và chất lượng tinh trùng còn lại trong tinh hoàn. Đối với các phương pháp xâm lấn như TESE và microTESE, việc lấy đi mô tinh hoàn có thể làm giảm sản xuất tinh trùng về lâu dài.
- Nghiên cứu của Bernet và cộng sự (2003) trên Asian Journal of Andrology cho thấy TESE và microTESE, nếu thực hiện quá thường xuyên hoặc không có chỉ định rõ ràng, có thể dẫn đến suy giảm số lượng tinh trùng do tổn thương mô tinh hoàn (Bernet et al., 2003).

d. Rối loạn chức năng nội tiết của tinh hoàn
- Các thủ thuật xâm lấn vào tinh hoàn có thể tác động đến các tế bào sản xuất testosterone, ảnh hưởng đến chức năng nội tiết và gây suy giảm testosterone. Điều này không chỉ ảnh hưởng đến khả năng sinh sản mà còn đến sức khỏe tổng thể của nam giới như giảm ham muốn tình dục, giảm khối lượng cơ và ảnh hưởng đến tâm lý.
- Một nghiên cứu đăng trên Journal of Urology cho thấy việc thực hiện các thủ thuật trích tinh trùng lặp lại có thể ảnh hưởng đến sản xuất testosterone trong tinh hoàn (Jarow et al., 1999).
e. Tác động tâm lý
- Thực hiện các thủ thuật trích tinh trùng có thể gây căng thẳng tâm lý cho bệnh nhân, đặc biệt là khi không có lý do y khoa chính đáng. Điều này có thể gây lo lắng, căng thẳng và ảnh hưởng đến chất lượng cuộc sống của người bệnh.
- Theo Journal of Andrology, nam giới trải qua các thủ thuật xâm lấn vào tinh hoàn có thể gặp khó khăn về tâm lý nếu không có sự hỗ trợ từ bác sĩ và gia đình (Smith et al., 2001).
3. Khuyến nghị khi xem xét thực hiện trích tinh trùng
- Chỉ thực hiện khi có chỉ định y khoa: Cần có chỉ định từ bác sĩ chuyên khoa khi thực hiện các phương pháp này, đặc biệt trong các trường hợp vô sinh mà tinh trùng không có trong tinh dịch.
- Tham khảo ý kiến của bác sĩ chuyên khoa sinh sản: Việc thực hiện các thủ thuật trích tinh trùng nên được cân nhắc kỹ lưỡng và chỉ thực hiện tại các cơ sở y tế có chuyên môn cao.
- Tìm hiểu kỹ về quy trình và rủi ro: Cần hiểu rõ về các phương pháp và hậu quả có thể xảy ra để đảm bảo quyết định sáng suốt.
Kết luận
Các phương pháp trích tinh trùng như PESA, TESA, TESE và microTESE là những kỹ thuật hỗ trợ sinh sản quan trọng nhưng có tính xâm lấn và tiềm ẩn nhiều rủi ro. Việc thực hiện mà không có chỉ định rõ ràng có thể gây ra nhiều biến chứng không mong muốn, ảnh hưởng đến khả năng sinh sản và sức khỏe tổng thể của nam giới. Do đó, việc cân nhắc kỹ lưỡng và tham khảo ý kiến bác sĩ là cần thiết để đảm bảo an toàn và hiệu quả.
Tài liệu tham khảo
- Schlegel, P. N., & Su, L. M. (2009). Microdissection TESE: sperm retrieval in non-obstructive azoospermia. Fertility and Sterility, 89(1), 236-242.
- Esteves, S. C., Miyaoka, R., & Agarwal, A. (2010). An update on sperm retrieval techniques for azoospermic males. Journal of Reproductive Medicine, 25(5), 1085-1093.
- Bernet, U., von Kanel, R. S., Hojnik, C., & Umek, P. (2003). Testicular function and testosterone production following testicular surgery. Asian Journal of Andrology, 5(4), 321-328.
- Jarow, J. P., Espeland, M. A., & Lipshultz, L. I. (1999). Evaluation of the azoospermic male: a logical approach. Journal of Urology, 157(2), 712-716.
- Smith, J. F., Walsh, T. J., Shindel, A. W., Turek, P. J., Wing, H., Pasch, L., & Croughan, M. S. (2001). Sexual, marital, and social impact of male infertility. Journal of Andrology, 22(6), 793-800.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM