Bệnh Hột Xoài: Nguyên Nhân, Triệu Chứng và Phương Pháp Điều Trị
Trung tâm Sức khoẻ Nam Giới Men's Health
Bệnh hột xoài hay còn gọi là lymphogranuloma venereum (LGV), là một bệnh lây truyền qua đường tình dục (STI) gây ra bởi vi khuẩn Chlamydia trachomatis. Bệnh này phổ biến ở các quốc gia nhiệt đới và cận nhiệt đới nhưng trong những năm gần đây, LGV cũng xuất hiện ở các nước phương Tây, đặc biệt là trong cộng đồng nam quan hệ tình dục đồng giới (Nguyen et al., 2020). Bài viết này sẽ cung cấp một cái nhìn khoa học về bệnh hột xoài, bao gồm nguyên nhân, triệu chứng, và các phương pháp điều trị hiệu quả.
1. Nguyên Nhân
Bệnh hột xoài do vi khuẩn Chlamydia trachomatis gây ra, thuộc các chủng L1, L2 và L3 của loại vi khuẩn này. Chlamydia trachomatis là một loại vi khuẩn ký sinh bắt buộc trong tế bào, lây truyền chủ yếu qua quan hệ tình dục không an toàn. Vi khuẩn xâm nhập vào cơ thể qua các màng nhầy, đặc biệt là qua các vùng da nhạy cảm như niệu đạo, trực tràng, và các mô bạch huyết ở khu vực sinh dục (Stamm, 1999).

2. Triệu Chứng
Triệu chứng của bệnh hột xoài thường diễn ra qua ba giai đoạn:
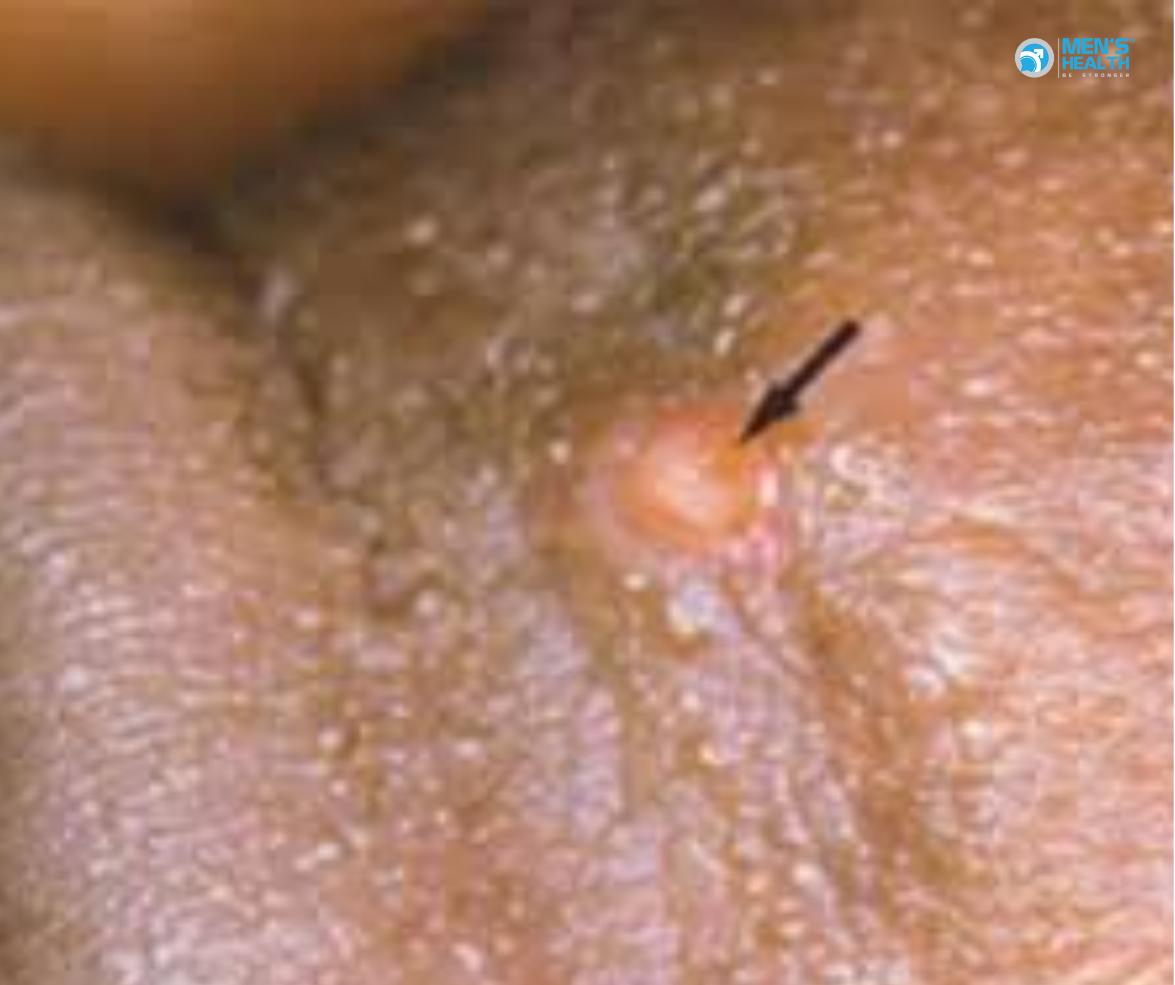
2.1. Giai đoạn sơ khởi
Trong giai đoạn đầu, người bệnh có thể xuất hiện một vết loét nhỏ không đau ở vùng sinh dục, hậu môn hoặc miệng, thường xảy ra sau khoảng 3-30 ngày sau khi nhiễm trùng (Centers for Disease Control and Prevention [CDC], 2021). Vết loét này thường khó nhận ra và tự lành mà không cần điều trị, khiến nhiều bệnh nhân không nhận ra mình mắc bệnh.
2.2. Giai đoạn thứ hai
Giai đoạn này, các hạch bạch huyết khu vực bị ảnh hưởng, thường sưng to và có thể mưng mủ, gây đau đớn. Triệu chứng này được gọi là “hột xoài”, và đây là dấu hiệu đặc trưng của bệnh (Schachter & Osoba, 1978). Ở nam giới, hạch bẹn có thể sưng to, trong khi ở phụ nữ, hạch vùng chậu hoặc hạch sau trực tràng thường bị ảnh hưởng.
2.3. Giai đoạn mãn tính
Nếu không được điều trị, bệnh có thể tiến triển sang giai đoạn mãn tính, gây viêm và phá hủy mô ở vùng sinh dục, hậu môn, dẫn đến tình trạng xơ hóa, hẹp hậu môn, rò hậu môn, và phù mạch bạch huyết (Weiss & Clark, 2008).
3. Phương Pháp Chẩn Đoán
Việc chẩn đoán bệnh hột xoài thường dựa trên lâm sàng và xét nghiệm:
- Xét nghiệm PCR: Kỹ thuật phản ứng chuỗi polymerase (PCR) có thể phát hiện DNA của vi khuẩn Chlamydia trachomatis trong mẫu bệnh phẩm từ dịch niệu đạo hoặc trực tràng, giúp chẩn đoán nhanh và chính xác (Huang et al., 2009).
- Nuôi cấy vi khuẩn: Phương pháp này ít phổ biến hơn do chi phí cao và đòi hỏi kỹ thuật phức tạp, nhưng có thể được thực hiện trong các trường hợp cần thiết (Centers for Disease Control and Prevention [CDC], 2021).
4. Phương Pháp Điều Trị
4.1. Kháng sinh
Điều trị bệnh hột xoài chủ yếu dựa vào sử dụng kháng sinh, trong đó doxycycline và azithromycin là hai loại kháng sinh được sử dụng phổ biến:
- Doxycycline: Dùng 100 mg, uống hai lần mỗi ngày trong 21 ngày. Doxycycline được coi là liệu pháp điều trị đầu tay cho bệnh LGV (de Vries et al., 2013).
- Azithromycin: Uống một liều duy nhất 1 g, sau đó uống thêm 500 mg mỗi ngày trong 3 tuần. Đây là phương pháp thay thế trong trường hợp bệnh nhân không thể sử dụng doxycycline (de Vries et al., 2013).
4.2. Điều trị biến chứng
Trong các trường hợp có biến chứng như phù mạch, hẹp hậu môn hoặc rò hậu môn, các biện pháp phẫu thuật có thể được yêu cầu để giảm triệu chứng và ngăn ngừa tổn thương lâu dài (Weiss & Clark, 2008).
5. Phòng Ngừa
Phòng ngừa bệnh hột xoài bao gồm các biện pháp:
- Quan hệ tình dục an toàn: Sử dụng bao cao su và giảm thiểu số lượng bạn tình có thể giảm nguy cơ lây nhiễm (Nguyen et al., 2020).

- Kiểm tra định kỳ: Đối với những người có nguy cơ cao, đặc biệt là nam giới có quan hệ đồng tính, việc kiểm tra sức khỏe định kỳ là rất quan trọng để phát hiện và điều trị sớm (CDC, 2021).
Kết Luận
Bệnh hột xoài là một bệnh lây truyền qua đường tình dục nghiêm trọng có thể gây tổn thương lâu dài nếu không được chẩn đoán và điều trị kịp thời. Việc nắm vững kiến thức về bệnh hột xoài, từ nguyên nhân, triệu chứng đến phương pháp điều trị, có ý nghĩa quan trọng trong việc phòng ngừa và quản lý bệnh hiệu quả. Các biện pháp điều trị bằng kháng sinh hiện nay cho thấy hiệu quả cao, nhưng phòng ngừa vẫn là cách tốt nhất để kiểm soát sự lây lan của bệnh.
Tài liệu tham khảo
- Centers for Disease Control and Prevention. (2021). Lymphogranuloma venereum (LGV). Retrieved from https://www.cdc.gov/std/lgv/default.htm
- de Vries, H. J., Zingoni, A., Kreuter, A., Moi, H., & White, J. A. (2013). 2013 European guideline on the management of lymphogranuloma venereum. Journal of the European Academy of Dermatology and Venereology, 27(3), 43-49.
- Huang, C. T., Yang, C. H., Yeh, T. J., Chuang, H. F., & Lee, J. J. (2009). Clinical and laboratory diagnosis of lymphogranuloma venereum in Taiwan. International Journal of STD & AIDS, 20(8), 552-555.
- Nguyen, T. T., Hong, N. Y., & Tran, H. Q. (2020). Increasing incidence of lymphogranuloma venereum among men who have sex with men in Asia. International Journal of Infectious Diseases, 96, 81-87.
- Schachter, J., & Osoba, A. O. (1978). Lymphogranuloma venereum. Sexually Transmitted Diseases, 5, 311-319.
- Stamm, W. E. (1999). Chlamydia trachomatis infections of the adult. In Sexually Transmitted Diseases, 3rd ed. McGraw-Hill, 407-423.
- Weiss, J. B., & Clark, C. (2008). Surgical management of lymphogranuloma venereum proctocolitis and complications. Diseases of the Colon & Rectum, 51(1), 100-106.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM







