Cryptozoospermia: Phẫu Thuật Hay Không Phẫu Thuật Trong Hỗ Trợ Sinh Sản?
Trung tâm Sức khoẻ Nam Giới Men's Health
Vô sinh nam ngày nay là một vấn đề y tế công cộng được quan tâm trên toàn cầu. Trong số các dạng rối loạn sinh tinh, cryptozoospermia – tinh trùng cực ít, chỉ phát hiện được sau khi ly tâm tinh dịch – là một trong những chẩn đoán khó khăn và gây lo lắng nhất cho người bệnh. Vấn đề đặt ra với bác sĩ và cặp đôi mong con là: liệu nên tiến hành phẫu thuật để cải thiện tình trạng này hay chấp nhận thu tinh trùng hiện có để áp dụng các kỹ thuật hỗ trợ sinh sản?
1. Cryptozoospermia là gì?
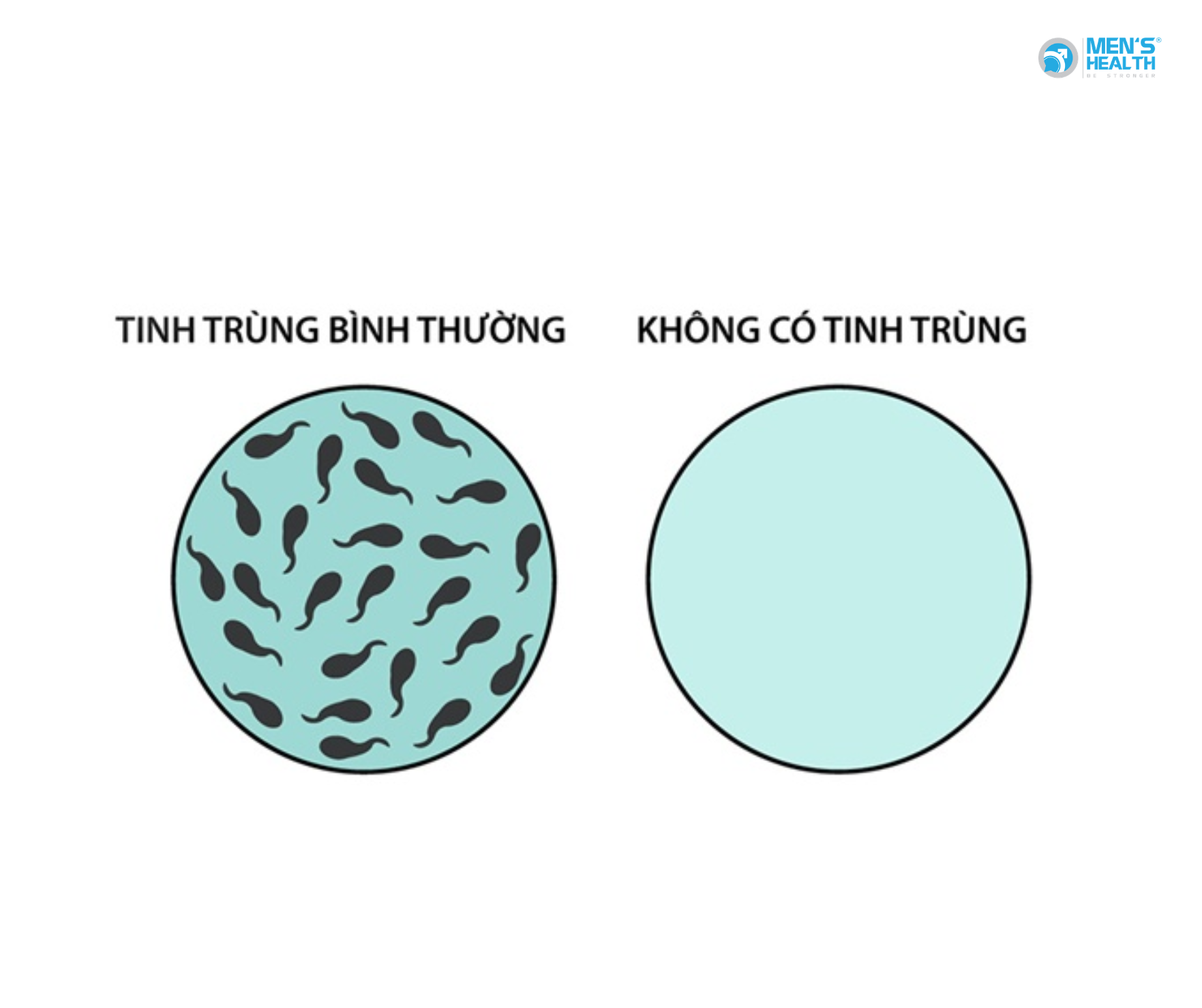
Cryptozoospermia được định nghĩa là tình trạng không thấy tinh trùng trong tinh dịch tươi dưới kính hiển vi, nhưng có thể tìm thấy số lượng rất ít sau khi ly tâm và quan sát cặn lắng. Khác với azoospermia (vô tinh) – hoàn toàn không có tinh trùng – thì cryptozoospermia cho thấy tinh hoàn vẫn còn khả năng sinh tinh, dù rất hạn chế.

Tỷ lệ cryptozoospermia ước tính chiếm khoảng 1–5% trong số nam giới vô sinh. Đây là nhóm đặc biệt, bởi cơ hội tìm tinh trùng để thực hiện ICSI (intracytoplasmic sperm injection – tiêm tinh trùng vào bào tương trứng) có thể có, nhưng khả năng có thai tự nhiên là gần như không thể.
2. Nguyên nhân thường gặp
Cryptozoospermia có thể xuất phát từ nhiều nguyên nhân:
- Giãn tĩnh mạch thừng tinh (varicocele): ảnh hưởng đến nhiệt độ tinh hoàn, gây stress oxy hóa, giảm sinh tinh.
- Rối loạn nội tiết: suy tuyến yên, thiếu gonadotropin.
- Bất thường di truyền: mất đoạn vi mô vùng AZF của nhiễm sắc thể Y, hội chứng Klinefelter.
- Nguyên nhân vô căn: chiếm khoảng 30–40%, khi không tìm thấy bất thường rõ rệt.
Theo nghiên cứu của Tournaye (2012) công bố trên Human Reproduction Update, giãn tĩnh mạch thừng tinh được ghi nhận trong 30–40% các trường hợp cryptozoospermia, cho thấy đây là yếu tố cần đặc biệt lưu ý khi cân nhắc điều trị.
3. Vai trò của hỗ trợ sinh sản
Trong hầu hết trường hợp, số lượng tinh trùng trong tinh dịch ở mức cực thấp, không đủ để thụ tinh tự nhiên hoặc thụ tinh trong ống nghiệm thông thường. Kỹ thuật ICSI đã trở thành giải pháp chuẩn, bởi chỉ cần duy nhất một tinh trùng khỏe mạnh để tiêm vào trứng.
Tuy nhiên, vấn đề mấu chốt là lấy tinh trùng từ đâu:
- Từ tinh dịch sau ly tâm, nếu đủ số lượng.
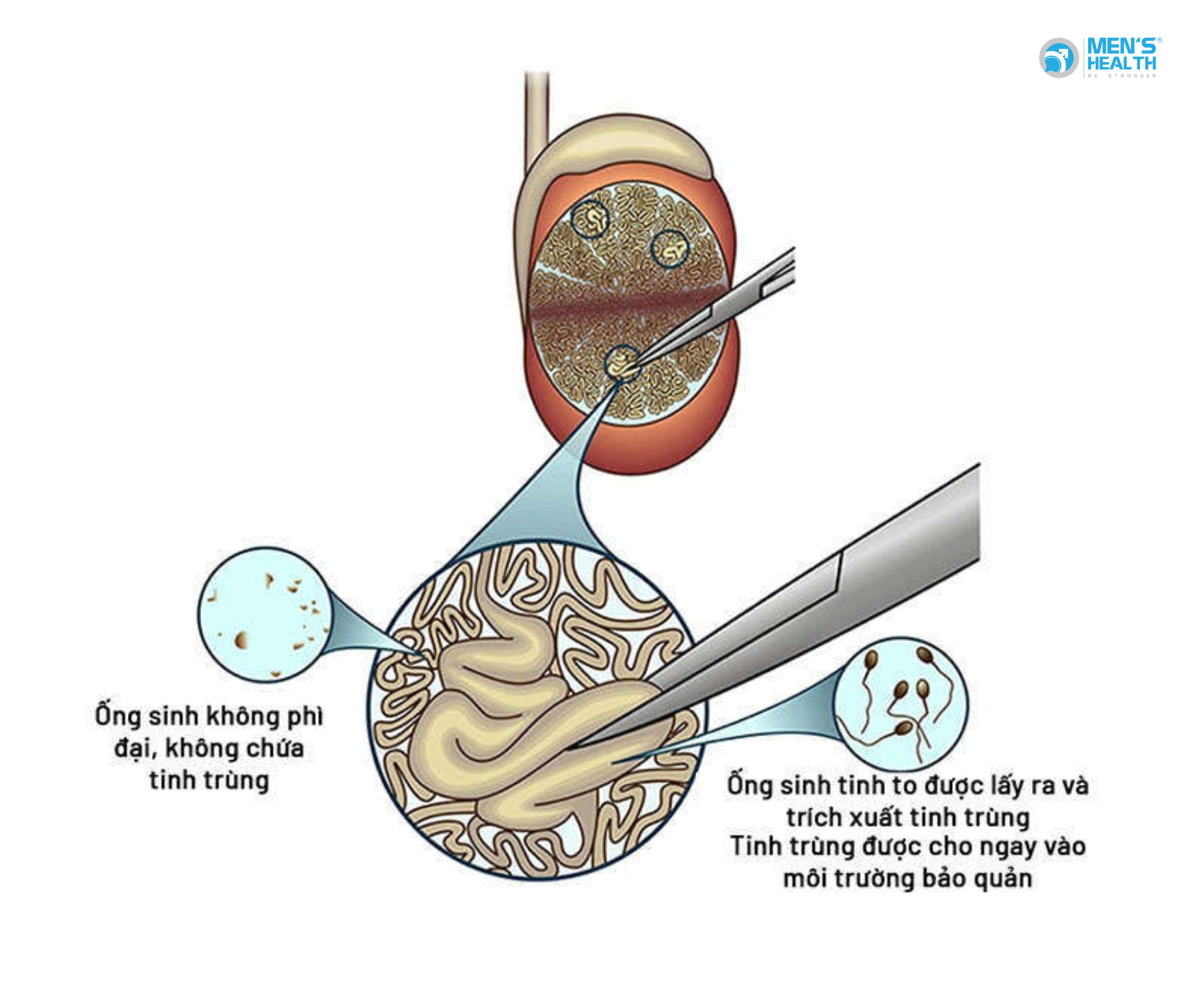
- Hoặc lấy trực tiếp từ tinh hoàn bằng kỹ thuật vi phẫu như micro-TESE (microdissection testicular sperm extraction).
4. Có nên phẫu thuật điều trị nguyên nhân?
4.1. Trường hợp giãn tĩnh mạch thừng tinh
Phẫu thuật thắt tĩnh mạch thừng tinh (varicocelectomy) đã chứng minh cải thiện mật độ tinh trùng và nồng độ testosterone.
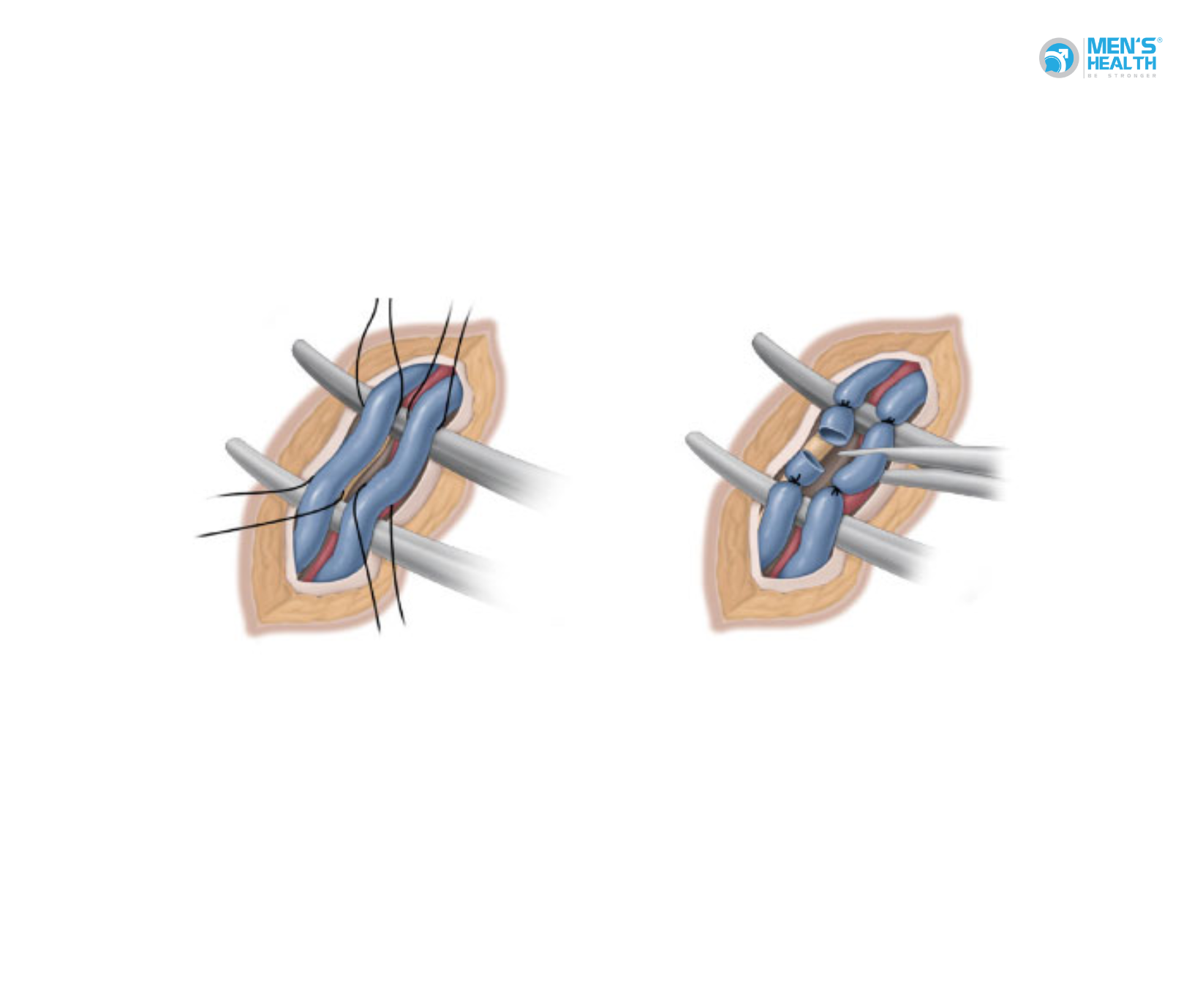
Theo nghiên cứu của Esteves và cộng sự (2015) công bố trên Asian Journal of Andrology, ở 235 bệnh nhân cryptozoospermia do giãn tĩnh mạch thừng tinh, sau phẫu thuật vi phẫu, 43% bệnh nhân cải thiện mật độ tinh trùng, trong đó 20% đạt mức >1 triệu/ml, đủ để thực hiện IUI (bơm tinh trùng vào buồng tử cung).
4.2. Trường hợp bất thường di truyền hoặc suy tinh hoàn nặng
Trong nhóm này, phẫu thuật hầu như không đem lại hiệu quả. Giải pháp thực tế là thu tinh trùng còn sót lại từ tinh hoàn và thực hiện ICSI.
5. Trường hợp lâm sàng 1
Anh Q., 30 tuổi, đến khám tại Trung tâm Sức khỏe Nam giới Men’s Health sau 2 năm kết hôn chưa có con. Tinh dịch đồ 3 lần đều ghi nhận cryptozoospermia, số lượng tinh trùng sau ly tâm chỉ tìm thấy 2–3 tinh trùng di động.
Xét nghiệm nội tiết:
- Testosterone buổi sáng: 14,2 nmol/L (bình thường).
- FSH: 9,5 IU/L (tăng nhẹ).
- Khám lâm sàng và siêu âm: giãn tĩnh mạch thừng tinh độ II bên trái.
Anh được chỉ định phẫu thuật vi phẫu thắt tĩnh mạch. Sau 6 tháng, tinh dịch đồ cho thấy mật độ tinh trùng 0,9 triệu/ml, tỷ lệ di động tiến tới 22%. Cặp đôi đã tiến hành ICSI và người vợ mang thai thành công.
Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Ở bệnh nhân trẻ có giãn tĩnh mạch thừng tinh, phẫu thuật mang lại cơ hội cải thiện cả chất lượng tinh dịch và khả năng sinh sản. Điều trị sớm giúp tối ưu hóa cơ hội thành công.”
6. Trường hợp lâm sàng 2
Anh H., 37 tuổi, có tiền sử vô sinh 5 năm. Tinh dịch đồ nhiều lần ghi nhận cryptozoospermia, hầu như không tìm thấy tinh trùng.
Xét nghiệm:
- Testosterone buổi sáng: 10,1 nmol/L (giảm nhẹ).
- FSH: 21,4 IU/L (tăng cao).
- Sinh thiết tinh hoàn trước đây: hội chứng chỉ có tế bào Sertoli.
Anh được tư vấn không phù hợp với phẫu thuật điều trị nguyên nhân. Thay vào đó, bác sĩ chỉ định micro-TESE. Kết quả tìm thấy một số ít tinh trùng sống, được trữ lạnh và sử dụng cho ICSI. Sau hai chu kỳ, vợ bệnh nhân đậu thai thành công.
Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Không phải mọi trường hợp cryptozoospermia đều có thể cải thiện bằng phẫu thuật. Với bệnh nhân có bằng chứng mô học xấu, micro-TESE là lựa chọn an toàn và hiệu quả nhất để tìm tinh trùng phục vụ hỗ trợ sinh sản.”
7. Phẫu thuật hay không phẫu thuật? Góc nhìn từ nghiên cứu
Quyết định phẫu thuật phụ thuộc vào nguyên nhân:
- Nếu có giãn tĩnh mạch thừng tinh, phẫu thuật vi phẫu được khuyến nghị vì cải thiện kết quả rõ rệt.
- Nếu có nguyên nhân di truyền hoặc suy tinh hoàn nặng, phẫu thuật gần như không hiệu quả, giải pháp tốt nhất là micro-TESE.
Theo nghiên cứu của Schlegel và cộng sự (2017) công bố trên Fertility and Sterility, ở 300 bệnh nhân cryptozoospermia, tỷ lệ có tinh trùng trong tinh dịch cải thiện sau phẫu thuật giãn tĩnh mạch là 45%, trong khi nhóm không có giãn tĩnh mạch thì tỷ lệ cải thiện chỉ 8%.
Điều này cho thấy cần đánh giá kỹ lưỡng để cá thể hóa điều trị, tránh lạm dụng phẫu thuật không cần thiết.
8. Yếu tố tiên lượng thành công
Một số yếu tố giúp dự đoán khả năng cải thiện sau điều trị:
- Tuổi bệnh nhân: trẻ tuổi có tiên lượng tốt hơn.
- FSH và testosterone: FSH tăng cao, testosterone thấp thường báo hiệu sinh tinh kém.
- Giãn tĩnh mạch thừng tinh: có chỉ định phẫu thuật.
- Kết quả mô bệnh học tinh hoàn: quyết định cơ hội tìm thấy tinh trùng.
9. Xu hướng tương lai
Y học đang nghiên cứu các biomarker sinh học (như inhibin B, AMH) để tiên lượng chính xác hơn. Bên cạnh đó, công nghệ trữ lạnh tinh trùng từ mẫu rất ít cũng ngày càng hoàn thiện, giúp bảo tồn tối đa cơ hội sinh sản cho bệnh nhân cryptozoospermia.
10. Kết luận
Cryptozoospermia là một thách thức trong vô sinh nam. Không phải mọi trường hợp đều cần phẫu thuật. Ở bệnh nhân trẻ, có giãn tĩnh mạch thừng tinh, phẫu thuật vi phẫu là lựa chọn hợp lý, cải thiện tinh dịch và tăng cơ hội có con tự nhiên hoặc qua hỗ trợ sinh sản. Với các trường hợp khác, micro-TESE vẫn là phương án hiệu quả để tìm tinh trùng cho ICSI. Cách tiếp cận đúng đắn là cá thể hóa điều trị, dựa trên nguyên nhân, xét nghiệm nội tiết và kết quả mô học tinh hoàn. Quan trọng hơn cả, cần tư vấn đầy đủ để bệnh nhân và gia đình lựa chọn hướng đi phù hợp, cân bằng giữa hiệu quả và an toàn.
Dr. Tra Anh Duy (BS Chuối Men’s Health)
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM