Đại Cương Về Bướu Tinh Hoàn
Trung tâm Sức khoẻ Nam Giới Men's Health
Bướu tinh hoàn là các khối u xuất hiện trong tinh hoàn và có thể phân loại thành hai nhóm chính: bướu lành tính và bướu ác tính. Tuy rằng bướu tinh hoàn chiếm một tỉ lệ nhỏ trong các loại ung thư, nhưng bướu ác tính của tinh hoàn là một trong những nguyên nhân gây tử vong hàng đầu ở nam giới trẻ từ 15 đến 35 tuổi (Jemal et al., 2011).
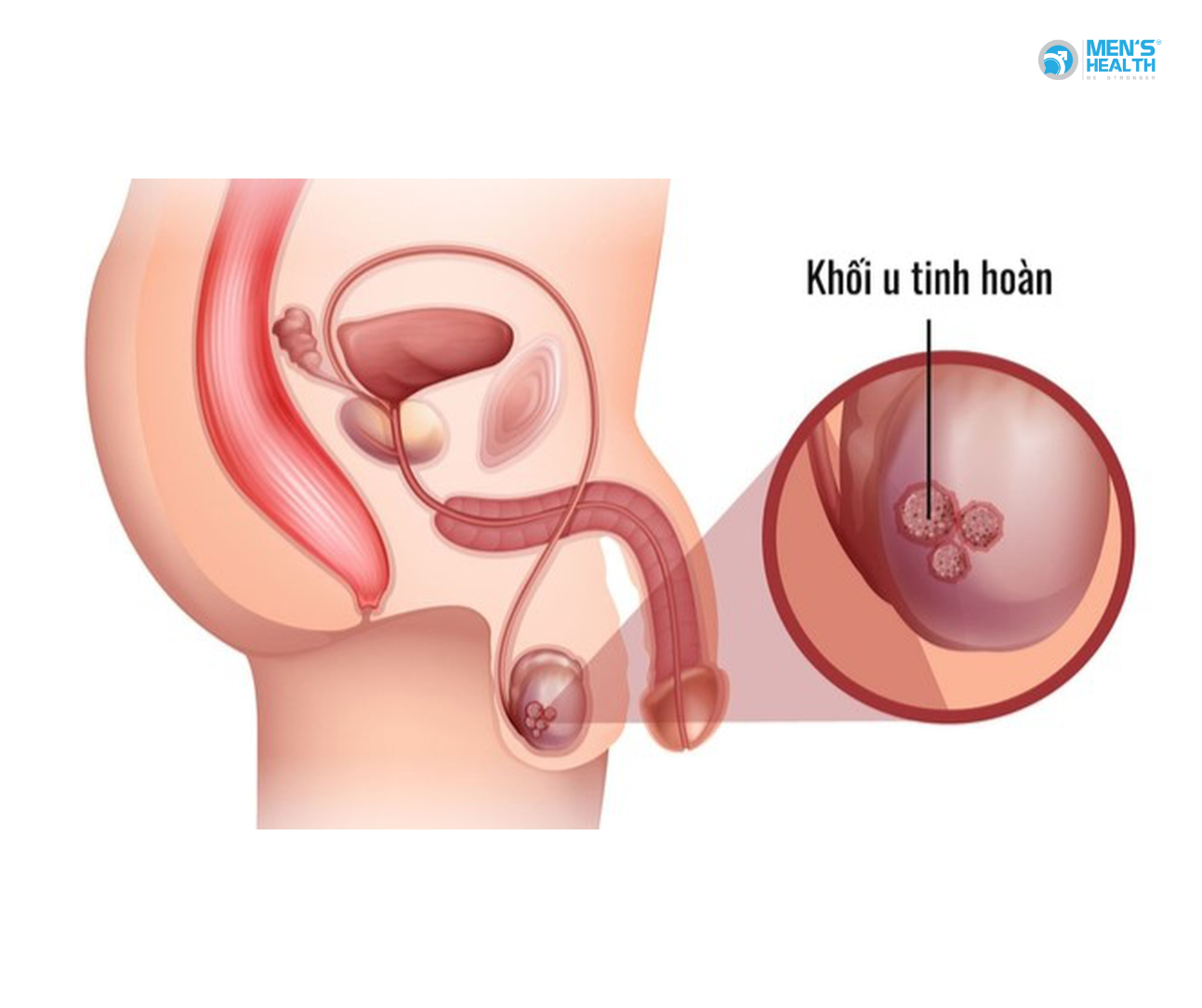
1. Các loại bướu tinh hoàn
a. Bướu lành tính
Bướu lành tính thường ít nguy hiểm và ít có khả năng lan rộng hay di căn sang các cơ quan khác. Một số loại bướu lành tính thường gặp bao gồm:
- Bướu tế bào Leydig: Xuất phát từ tế bào Leydig, loại bướu này chiếm khoảng 1-3% các khối u tinh hoàn và thường là lành tính. Tuy nhiên, một số ít trường hợp có thể chuyển thành ác tính. Bệnh nhân có thể có một khối u không đau trong tinh hoàn và các biểu hiện do tăng testosterone, như rậm lông tóc hoặc dậy thì sớm ở trẻ em (Kim, et al., 2018).
- Bướu tế bào Sertoli: Xuất phát từ tế bào Sertoli, hỗ trợ cho sự phát triển của tinh trùng. Đây là một loại bướu lành tính hiếm gặp và ít có khả năng trở thành ác tính. Thường phát hiện tình cờ khi thăm khám sức khỏe.
- U mạch máu (Hemangioma): Bướu này hình thành từ sự phát triển bất thường của mạch máu trong tinh hoàn, rất hiếm gặp và thường không gây triệu chứng rõ rệt.
- Bướu lipoma: Đây là loại bướu lành tính phát triển từ các tế bào mỡ trong tinh hoàn hoặc xung quanh vùng bìu. Lipoma thường không gây đau đớn và phát hiện khi kiểm tra định kỳ.
b. Bướu ác tính (Ung thư tinh hoàn)
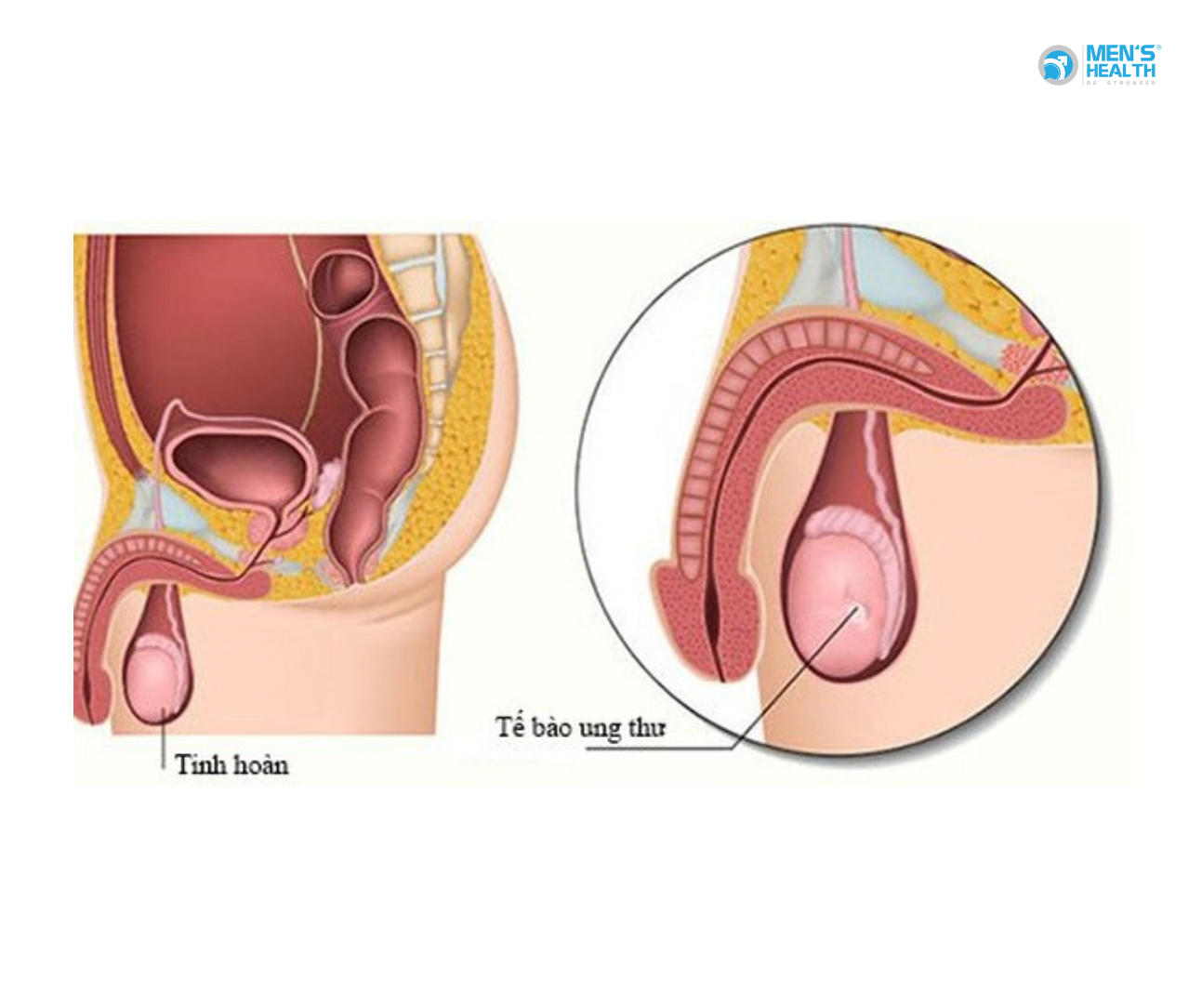
Bướu ác tính phát triển từ các tế bào sinh tinh và thường chia làm hai nhóm chính:
- Germ cell tumor (u tế bào mầm): Chiếm khoảng 90-95% các trường hợp bướu tinh hoàn, bao gồm hai loại chính là seminoma (khối u tinh bào) và non-seminoma (khối u không tinh bào). Seminoma thường phát triển chậm hơn và có tiên lượng tốt khi điều trị bằng xạ trị.
- Non-germ cell tumor (u không tế bào mầm): Loại bướu này rất hiếm gặp và thường phát triển từ tế bào mô đệm hoặc tế bào Leydig, ít ác tính hơn so với u tế bào mầm.
2. Nguyên nhân và yếu tố nguy cơ
Nguyên nhân chính xác của bướu tinh hoàn chưa rõ ràng, nhưng một số yếu tố nguy cơ đã được xác định:
- Tinh hoàn ẩn: Người có tinh hoàn không di chuyển xuống bìu khi sinh có nguy cơ mắc bướu tinh hoàn cao hơn 5-10 lần so với người bình thường (Bleyer et al., 2010).
- Tiền sử gia đình: Nam giới có cha hoặc anh em mắc bướu tinh hoàn có nguy cơ mắc bệnh cao hơn.
- Dị tật bẩm sinh: Các hội chứng di truyền như hội chứng Klinefelter cũng làm tăng nguy cơ bướu tinh hoàn (Trabert et al., 2015).
3. Triệu chứng
Triệu chứng phổ biến của bướu tinh hoàn bao gồm:
- Sưng hoặc khối u ở tinh hoàn: Thường là dấu hiệu đầu tiên, bệnh nhân có thể cảm nhận một khối u không đau hoặc thấy bìu sưng.
- Cảm giác nặng nề ở vùng bìu: Cảm giác căng tức hoặc khó chịu cũng là dấu hiệu thường gặp.
- Triệu chứng toàn thân: Ở giai đoạn muộn, có thể xuất hiện đau lưng, khó thở nếu bướu đã di căn đến các cơ quan khác.
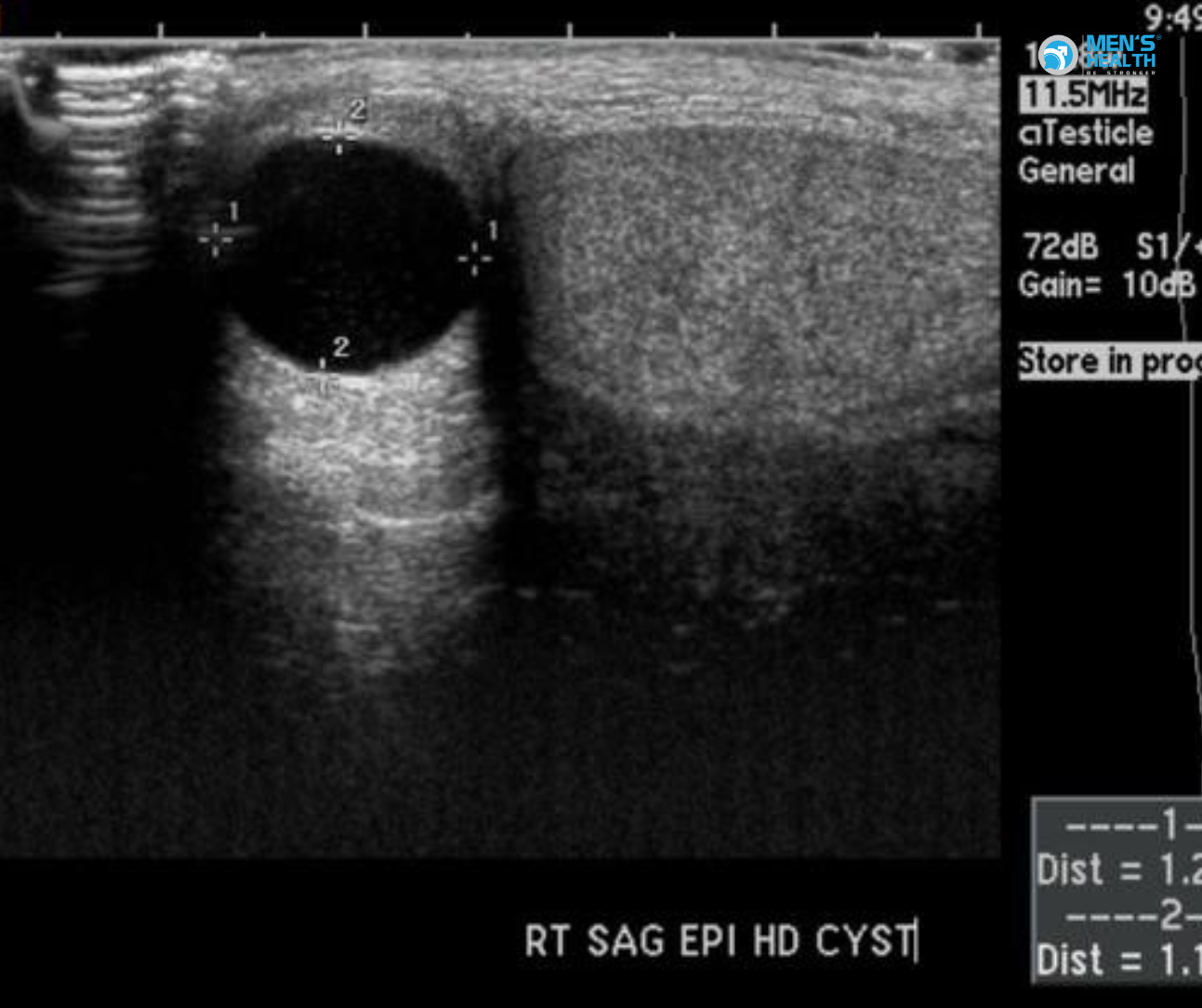
4. Chẩn đoán
- Siêu âm bìu: Là phương pháp đầu tiên để xác định vị trí, kích thước và bản chất của khối u trong tinh hoàn.
- Xét nghiệm máu: Đo các chỉ số như alpha-fetoprotein (AFP), beta-human chorionic gonadotropin (β-hCG), và lactate dehydrogenase (LDH) giúp xác định bướu ác tính.
- Sinh thiết: Trong trường hợp nghi ngờ, sinh thiết giúp xác định chính xác tính chất lành hay ác của khối u.
5. Điều trị
- Bướu lành tính: Thông thường, bướu lành tính chỉ cần theo dõi định kỳ. Nếu bướu lớn hoặc gây khó chịu, phẫu thuật cắt bỏ có thể được thực hiện.
- Bướu ác tính:
- Phẫu thuật: Cắt tinh hoàn qua đường bẹn là phương pháp điều trị chính đối với các bướu ác tính.
- Xạ trị: Phù hợp với loại seminoma ở giai đoạn sớm.
- Hóa trị: Áp dụng cho non-seminoma hoặc khi có di căn, với phác đồ BEP (bleomycin, etoposide, và cisplatin) là phương pháp phổ biến và hiệu quả (Einhorn, 2002).
6. Tiên lượng và phòng ngừa
Bướu tinh hoàn, đặc biệt là các loại ác tính, thường có tiên lượng tốt nếu phát hiện và điều trị kịp thời. Tỷ lệ sống sau 5 năm của các bệnh nhân phát hiện ở giai đoạn sớm lên đến 95% (Jemal et al., 2011). Tuy không có cách phòng ngừa tuyệt đối, nhưng nam giới nên tự khám tinh hoàn định kỳ và kiểm tra khi thấy có dấu hiệu bất thường.
Tài liệu tham khảo
- Bleyer, A., et al. (2010). “Testicular Cancer in Adolescents and Young Adults.” Cancer, 116(18), 4331-4340.
- Einhorn, L. H. (2002). “Curing Metastatic Testicular Cancer.” Proceedings of the National Academy of Sciences, 99(7), 4592-4595.
- Jemal, A., et al. (2011). “Cancer Statistics.” CA: A Cancer Journal for Clinicians, 61(2), 69-90.
- Kim, J. K., et al. (2018). “Leydig Cell Tumor of the Testis: Ultrasonographic Findings and Clinical Correlation.” Korean Journal of Urology, 59(7), 537-545.
- Trabert, B., et al. (2015). “Familial Testicular Cancer and Genome-Wide Association Studies.” Journal of the National Cancer Institute, 107(6), djv108.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM