Lưỡng Giới Giả (Pseudohermaphroditism): Cơ Chế, Biểu Hiện Và Tiếp Cận Điều Trị Hiện Đại
Trung tâm Sức khoẻ Nam Giới Men's Health
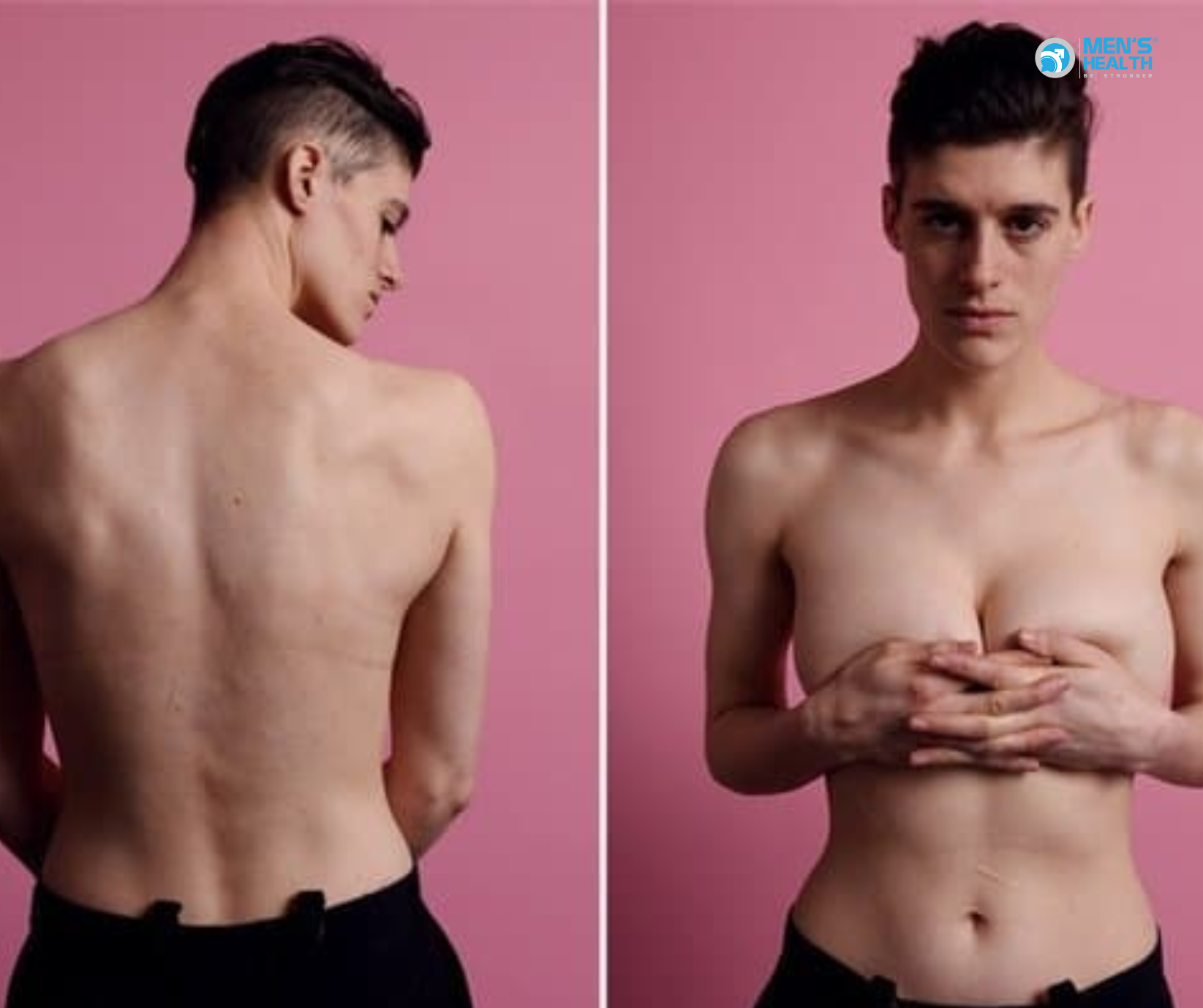
Lưỡng giới giả (pseudohermaphroditism) là một thuật ngữ cổ trong y học từng được sử dụng để mô tả các tình trạng phát triển giới tính không điển hình, trong đó cá nhân có tuyến sinh dục (gonads) đồng nhất với giới tính di truyền (genetic sex), nhưng cơ quan sinh dục ngoài (external genitalia) lại không phù hợp với giới tính đó. Dù khái niệm này đã được thay thế bằng hệ thống Differences of Sex Development (DSD) trong phân loại y học hiện đại, việc hiểu rõ lưỡng giới giả vẫn rất cần thiết để chẩn đoán chính xác và xây dựng phác đồ điều trị phù hợp.

Lưỡng giới giả được chia thành hai nhóm lớn: lưỡng giới giả nam (male pseudohermaphroditism) và lưỡng giới giả nữ (female pseudohermaphroditism), tương ứng với kiểu gen 46,XY và 46,XX. Những tình trạng này có nguyên nhân sinh học rõ ràng, thường liên quan đến bất thường hormone sinh dục hoặc các thụ thể tương ứng.
1. Định nghĩa và phân loại cổ điển
Lưỡng giới giả nam là tình trạng người có kiểu gen 46,XY, có tinh hoàn (testes), nhưng cơ quan sinh dục ngoài không điển hình hoặc nữ hóa do khiếm khuyết trong sản xuất hoặc hoạt động của androgen.
Lưỡng giới giả nữ là tình trạng người có kiểu gen 46,XX, có buồng trứng (ovaries), nhưng cơ quan sinh dục ngoài lại bị nam hóa do phơi nhiễm quá mức với androgen trong giai đoạn bào thai.
Theo thống kê của Hughes và cộng sự (2006) công bố trên Pediatrics, các tình trạng này chiếm phần lớn trong các chẩn đoán DSD, đặc biệt là tăng sản tuyến thượng thận bẩm sinh (CAH) – nguyên nhân chính của lưỡng giới giả nữ.
2. Cơ chế sinh lý bệnh
2.1. Phát triển giới tính bình thường
Sự phát triển giới tính (sex differentiation) ở bào thai bình thường phụ thuộc vào:
- Kiểu gen (genetic sex): quyết định bởi nhiễm sắc thể XX hoặc XY
- Tuyến sinh dục (gonadal sex): tinh hoàn phát triển dưới tác động của gen SRY trên nhiễm sắc thể Y
- Hormone giới tính (hormonal sex): testosterone và dihydrotestosterone (DHT) giúp hình thành cơ quan sinh dục nam
- Cơ quan sinh dục ngoài (phenotypic sex): do androgen và độ nhạy cảm mô đích quyết định
2.2. Trong lưỡng giới giả
- Lưỡng giới giả nam (46,XY DSD): Có tinh hoàn nhưng sự sản xuất testosterone hoặc DHT bị rối loạn, hoặc cơ quan đích không đáp ứng với androgen → dẫn đến nữ hóa một phần hoặc hoàn toàn cơ quan sinh dục ngoài.
- Lưỡng giới giả nữ (46,XX DSD): Có buồng trứng bình thường, nhưng tuyến thượng thận tăng sản, sản xuất quá mức androgen → gây nam hóa âm vật và môi lớn.
Forest (2004) công bố trên Hormone Research in Paediatrics đã chỉ ra rằng thời điểm và mức độ phơi nhiễm androgen trong thai kỳ là yếu tố quyết định hình thái cơ quan sinh dục ngoài.
3. Lưỡng giới giả nam (46,XY DSD)
3.1. Nguyên nhân thường gặp
- Hội chứng kháng androgen bẩm sinh (Androgen Insensitivity Syndrome – AIS): cơ quan đích không đáp ứng với androgen dù lượng testosterone bình thường hoặc tăng.
- Thiếu enzym 5-alpha-reductase: không chuyển testosterone thành DHT – dạng mạnh hơn cần thiết cho biệt hóa dương vật.
- Bất sản tinh hoàn hoặc bất thường tổng hợp testosterone.
3.2. Biểu hiện lâm sàng
- Bộ phận sinh dục ngoài nữ hóa hoàn toàn (complete AIS) hoặc không điển hình (partial AIS).
- Không có tử cung do chất ức chế ống Muller từ tinh hoàn (AMH).
- Dậy thì không có kinh (amenorrhea), nhưng phát triển tuyến vú do chuyển hóa testosterone thành estradiol.
- Không có lông mu, không rụng tóc trán → dấu hiệu phân biệt với nữ bình thường.
Một nghiên cứu của Thyen và cộng sự (2006) trên European Journal of Pediatrics ghi nhận rằng nhiều trường hợp AIS chỉ được phát hiện khi người bệnh đến khám vì không thấy kinh nguyệt tuổi dậy thì.
4. Lưỡng giới giả nữ (46,XX DSD)
4.1. Nguyên nhân thường gặp
- Tăng sản tuyến thượng thận bẩm sinh (Congenital Adrenal Hyperplasia – CAH): chiếm đến 95% các trường hợp lưỡng giới giả nữ, thường do thiếu enzym 21-hydroxylase, gây tăng androgen.
- Phơi nhiễm androgen ngoại sinh: như mẹ dùng steroid khi mang thai.
- U sản xuất androgen trong bào thai: hiếm gặp.
4.2. Biểu hiện lâm sàng
- Âm vật phì đại, môi lớn dính giống bìu, không thấy lỗ tiểu rõ.
- Cơ quan sinh dục trong nữ bình thường: tử cung, âm đạo, buồng trứng đầy đủ.
- Có thể bị nhầm là trẻ trai và được nuôi dưỡng sai giới.
- Ở thể CAH mất muối, trẻ có thể tử vong sớm do mất nước, rối loạn điện giải.
Theo Forest (2004), nếu không được phát hiện sớm, CAH thể mất muối có tỷ lệ tử vong cao trong những ngày đầu sau sinh nếu không được điều trị bằng hydrocortisone và bù muối.
5. Chẩn đoán
5.1. Khám lâm sàng
- Quan sát bộ phận sinh dục ngoài.
- Kiểm tra vị trí lỗ tiểu, tìm thấy hoặc không thấy tinh hoàn trong bìu.
- Đo chỉ số nam hóa Prader (Prader scale) trong CAH.
5.2. Cận lâm sàng
- Định kiểu nhiễm sắc thể (karyotype): xác định 46,XX hoặc 46,XY.
- Định lượng hormone: testosterone, DHT, 17-hydroxyprogesterone, LH/FSH.
- Siêu âm bụng – chậu: phát hiện tử cung, buồng trứng, hoặc tinh hoàn ẩn.
- Xét nghiệm gen: tìm đột biến CYP21A2 (CAH), AR (AIS), SRD5A2 (thiếu 5-alpha-reductase).
5.3. Phân biệt với các thể DSD khác
- Lưỡng giới thật (ovotesticular DSD): cần sinh thiết tuyến sinh dục.
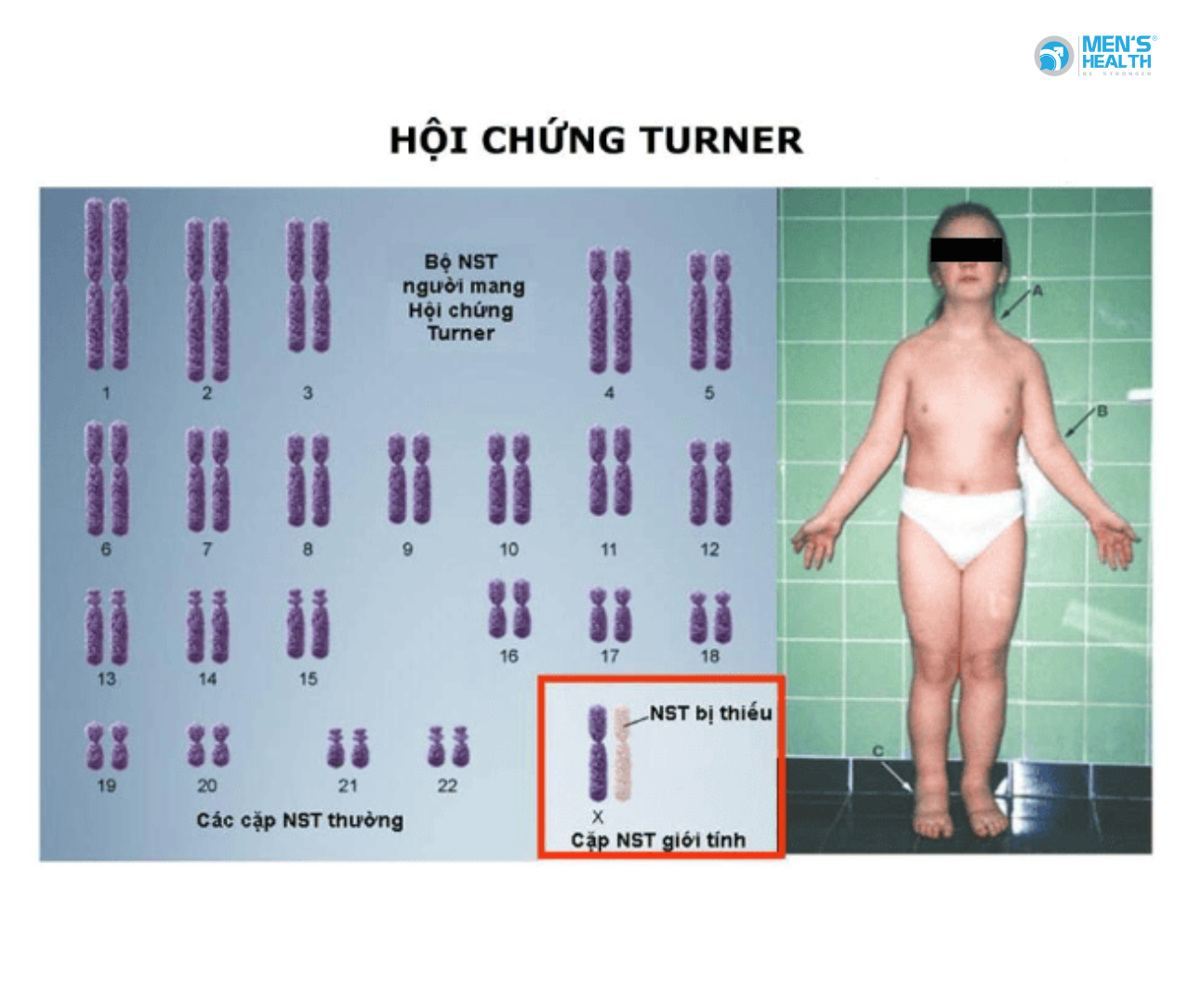
- Hội chứng Turner (45,X) hoặc Klinefelter (47,XXY): có biểu hiện khác về hình thái cơ thể.
6. Điều trị và theo dõi
6.1. Nguyên tắc điều trị
- Tiếp cận đa chuyên ngành: nội tiết, tiết niệu – sinh dục, tâm lý, di truyền học.
- Xác định giới tính nuôi dưỡng phù hợp với bản dạng giới và sinh lý.
- Tránh can thiệp ngoại khoa không cần thiết khi chưa có sự đồng thuận cá nhân.
6.2. Lưỡng giới giả nữ (CAH)
- Dùng hydrocortisone để ức chế trục HPA, giảm sản xuất androgen.
- Fludrocortisone và bù muối nếu có mất muối.
- Phẫu thuật chỉnh hình sinh dục ngoài (âm vật) nên hoãn đến khi trẻ đủ trưởng thành để đồng thuận.
6.3. Lưỡng giới giả nam (AIS hoặc thiếu 5-alpha-reductase)
- Nếu AIS hoàn toàn: có thể nuôi dưỡng như nữ, phẫu thuật tạo hình âm đạo nếu cần.
- Nếu thể kháng một phần hoặc thiếu enzym: xem xét bản dạng giới, chức năng tuyến sinh dục.
- Cắt bỏ tinh hoàn ẩn sau dậy thì để giảm nguy cơ ung thư (gonadoblastoma).
Hướng dẫn điều trị của Wiesemann và cộng sự (2010) trên Journal of Pediatric Urology nhấn mạnh rằng điều trị không nên nhắm đến “chuẩn hóa giới tính”, mà phải dựa trên đồng thuận thông tin và cảm nhận bản dạng giới thực tế.
7. Tâm lý học và chất lượng sống
Nhiều người có DSD, bao gồm lưỡng giới giả, phải đối mặt với:
- Rối loạn lo âu, trầm cảm, PTSD nếu bị can thiệp sớm, không đồng thuận.
- Khủng hoảng bản dạng giới nếu giới tính nuôi dưỡng không phù hợp.
- Thiếu hỗ trợ từ gia đình, xã hội và nhân viên y tế.
Wiesemann et al. (2010) cho rằng kết quả điều trị DSD không chỉ nên đo bằng hình thái giải phẫu, mà còn ở sự hài lòng của cá nhân với giới tính và chất lượng sống tổng thể.
Kết luận
Lưỡng giới giả (pseudohermaphroditism) – ngày nay thuộc phân loại DSD – là tập hợp các tình trạng phát triển giới tính trong đó có sự không tương hợp giữa tuyến sinh dục và cơ quan sinh dục ngoài. Dù khái niệm cổ điển này đã được thay thế, việc hiểu rõ về cơ chế, biểu hiện, và đặc điểm chẩn đoán vẫn rất quan trọng trong y học hiện đại.
Tiếp cận lưỡng giới giả cần dựa trên bằng chứng di truyền – nội tiết – giải phẫu, kết hợp với hỗ trợ tâm lý – xã hội toàn diện. Hướng điều trị cần cá nhân hóa, tôn trọng bản dạng giới, và ưu tiên chất lượng sống lâu dài thay vì chuẩn hóa theo mô hình giới nhị phân.
Tài liệu tham khảo
- Hughes, I. A., Houk, C. P., Ahmed, S. F., & Lee, P. A. (2006). Consensus statement on management of intersex disorders. Pediatrics, 118(2), e488–e500.
- Forest, M. G. (2004). Androgens and male sexual differentiation in the human fetus. Hormone Research in Paediatrics, 62(Suppl 1), 8–14.
- Thyen, U., Lux, A., & Hiort, O. (2006). Variants of sex development: Impact on psychosocial health outcomes in adults. European Journal of Pediatrics, 165(4), 231–236.
- Wiesemann, C., Ude-Koeller, S., Sinnecker, G. H. G., & Thyen, U. (2010). Ethical principles and recommendations for the medical management of differences of sex development (DSD). Journal of Pediatric Urology, 6(6), 431–439.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM