U Ác Với Tổn Thương Chồng Lấn Của Cơ Quan Sinh Dục Nam (Malignant Neoplasm: Overlapping Lesion Of Male Genital Organs – C63.8)
Trung tâm Sức khoẻ Nam Giới Men's Health
Các u ác tính của cơ quan sinh dục nam thường được phân loại rõ ràng theo vị trí giải phẫu: tinh hoàn, mào tinh, thừng tinh, bìu… Tuy nhiên, trong thực hành lâm sàng, có những khối u phát triển đồng thời trên hai hoặc nhiều cấu trúc lân cận của hệ sinh dục nam – tạo nên tổn thương “chồng lấn” (overlapping lesion). Những trường hợp này được phân loại mã bệnh C63.8 trong hệ thống ICD-10. Đây là nhóm bệnh ít gặp nhưng đặc biệt phức tạp về chẩn đoán, điều trị và tiên lượng do phạm vi lan rộng, khó xác định điểm xuất phát chính và có nguy cơ tái phát cao.

1. Khái niệm và mã phân loại C63.8
Trong ICD-10, mã C63.8 dùng để chỉ các u ác tính phát sinh trên hai hoặc nhiều cơ quan sinh dục nam lân cận, mà không thể xác định chính xác cơ quan khởi phát.
Các vùng tổn thương có thể bao gồm đồng thời:
- Tinh hoàn (testis) và mào tinh (epididymis)
- Thừng tinh (spermatic cord) và túi tinh (seminal vesicle)
- Bìu (scrotum) và tuyến sinh dục phụ (accessory sex glands)
Những tổn thương chồng lấn thường liên quan đến sự xâm lấn tại chỗ của u hoặc quá trình chuyển dạng ác tính lan rộng theo thời gian. Do không thể xác định cơ quan nguyên phát cụ thể, các trường hợp này đòi hỏi quy trình chẩn đoán hình ảnh và mô bệnh học tỉ mỉ, đồng thời có kế hoạch điều trị đa mô thức tích cực.
2. Dịch tễ học và sinh bệnh học
Tổn thương ác tính chồng lấn giữa các cơ quan sinh dục nam là hiếm gặp. Theo tổng quan của Jones và cộng sự (2021) công bố trên Journal of Urologic Oncology, nhóm C63.8 chiếm dưới 1% các khối u sinh dục nam được báo cáo tại Mỹ. Tuy nhiên, tỷ lệ tái phát và di căn ở nhóm này cao hơn so với u đơn vị do vùng lan rộng khó kiểm soát.
Cơ chế sinh bệnh bao gồm:
- Xâm lấn trực tiếp từ một khối u ác tính đơn vị đến cơ quan lân cận.
- Tổn thương khởi phát từ mô đệm chung (peritesticular tissue), sau đó lan rộng.
- Đồng khởi phát nhiều ổ u nguyên phát (multifocal synchronous tumors).
3. Biểu hiện lâm sàng và chẩn đoán
3.1. Triệu chứng thường gặp
- Sưng đau kéo dài vùng bìu hoặc tầng sinh môn.
- Cảm giác nặng vùng bẹn, có thể kèm đau lưng do hạch chèn ép.
- Khối cứng không đều, sờ thấy lan từ tinh hoàn lên ống dẫn tinh hoặc thừng tinh.
- Có thể kèm triệu chứng toàn thân như sốt nhẹ, sụt cân, mệt mỏi.
3.2. Cận lâm sàng cần thiết
- Siêu âm tinh hoàn – bìu: đánh giá ranh giới khối u, xâm lấn mô mềm xung quanh.
- MRI vùng chậu và bìu: xác định chính xác mức độ lan tràn của khối u.
- CT ổ bụng – ngực: tầm soát di căn hạch và phổi.
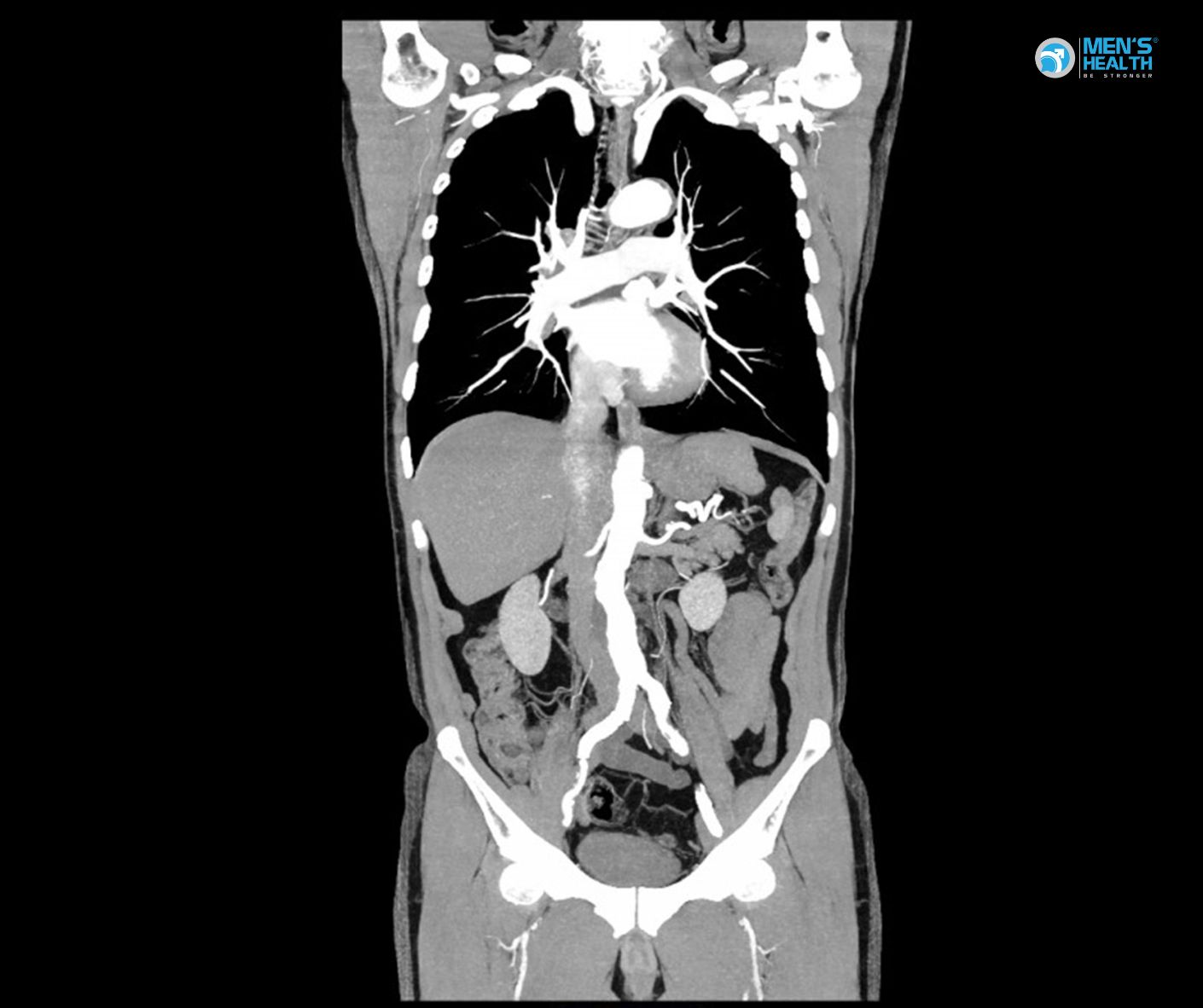
- Xét nghiệm marker ung thư: AFP, β-hCG, LDH (đặc biệt nếu nghi ngờ ung thư tế bào mầm).
- Sinh thiết mô bệnh học (qua phẫu thuật hoặc chọc kim lõi – core biopsy) là tiêu chuẩn chẩn đoán.
→ Theo nghiên cứu của DiSandro và cộng sự (2019) công bố trên Urology Case Reports, MRI có độ chính xác cao trong phân biệt u lan từ tinh hoàn sang thừng tinh và ngược lại, đạt độ nhạy 91% và đặc hiệu 86%.
4. Điều trị: Cần chiến lược tích hợp và đa chuyên khoa
4.1. Phẫu thuật triệt căn
Tùy vị trí và phạm vi lan tràn, phẫu thuật bao gồm:
- Cắt tinh hoàn kèm mào tinh và thừng tinh.
- Cắt bỏ mô bìu nếu có xâm lấn da hoặc mô dưới da.
- Kèm nạo hạch chậu nếu di căn hạch vùng.
4.2. Hóa trị hỗ trợ
Phác đồ thường sử dụng cisplatin-based (như BEP: Bleomycin – Etoposide – Cisplatin), đặc biệt khi có thành phần tế bào mầm hoặc di căn.
4.3. Xạ trị
Áp dụng với u không mổ được, hoặc tái phát tại chỗ. Có thể dùng như biện pháp tạm thời giảm triệu chứng.
4.4. Hỗ trợ nội tiết hoặc điều trị đích
Chỉ định trong các trường hợp u đặc biệt có thụ thể hormone hoặc đột biến gen có thể can thiệp.
→ Theo tổng hợp của Tan và cộng sự (2020) công bố trên World Journal of Men’s Health, bệnh nhân C63.8 cần tiếp cận theo hướng đa mô thức và theo dõi sát, do tỷ lệ tái phát cao hơn 35% trong 3 năm đầu sau điều trị.
5. Trường hợp lâm sàng thực tế
Trường hợp 1: Ông H., 58 tuổi, đến khám tại Trung tâm Sức khỏe Nam giới Men’s Health vì sưng đau bìu bên trái hơn 3 tháng, từng điều trị kháng sinh do nghĩ viêm mào tinh nhưng không giảm.
- Lý do trì hoãn: do ngại khám chuyên khoa nam, tự mua thuốc kháng sinh uống kéo dài.
- Khám và cận lâm sàng: sờ thấy khối cứng từ tinh hoàn trái lan lên gốc thừng tinh. Siêu âm ghi nhận khối u hỗn hợp, giới hạn mờ. MRI và sinh thiết xác định là ung thư biểu mô lan tỏa từ mào tinh sang thừng tinh và xâm lấn mô bìu.
- Xử trí: Chuyển nhập viện phẫu thuật cắt toàn bộ tinh hoàn trái, thừng tinh, một phần mô bìu. Hóa trị bổ sung phác đồ BEP.
- Kết quả: sau 12 tháng theo dõi chưa tái phát, chức năng sinh lý và nội tiết bảo tồn tốt.
- Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Không phải cứ sưng đau bìu là viêm. Nếu triệu chứng không thuyên giảm sau điều trị chuẩn trong 2–3 tuần, cần sớm chỉ định chẩn đoán hình ảnh chuyên sâu. Việc trì hoãn khiến tổn thương chồng lấn ngày càng lan rộng, khó xử trí triệt căn”.
Trường hợp 2: Anh K., 42 tuổi, đến khám vì xuất tinh có máu và cảm giác đau âm ỉ tầng sinh môn, lan ra bìu, kéo dài gần 4 tháng.

- Lý do trì hoãn: nghĩ là viêm tuyến tiền liệt, từng điều trị đông y và massage không rõ nguồn gốc.
- Khám và xét nghiệm: tinh hoàn bình thường, nhưng MRI phát hiện khối xâm lấn đồng thời túi tinh và ống dẫn tinh phải, kèm di căn hạch chậu nhỏ. Sinh thiết: ung thư tuyến dạng nhú.
- Xử trí: chuyển nhập viện hóa trị tấn công kết hợp phẫu thuật triệt căn vùng tổn thương, sau đó xạ trị bổ sung tại vùng chậu.
- Kết quả: hiện đang theo dõi định kỳ, marker ung thư ổn định, chưa ghi nhận di căn xa sau 18 tháng.
- Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Xuất tinh bất thường kéo dài cần được định danh nguyên nhân cụ thể, đặc biệt ở bệnh nhân >35 tuổi. U ác tính chồng lấn có thể bắt đầu rất âm thầm từ vùng tuyến sinh dục phụ mà ít ai để ý”.
6. Theo dõi sau điều trị và tiên lượng
Theo dõi bệnh nhân C63.8 thường kéo dài ít nhất 5 năm, gồm:
- Tái khám 3–6 tháng/lần trong 2 năm đầu.
- MRI vùng bìu – chậu mỗi 6 tháng/năm.
- CT ngực – bụng định kỳ nếu có nguy cơ di căn xa.
Tiên lượng phụ thuộc nhiều vào:
- Giai đoạn phát hiện.
- Phạm vi lan tràn tại chỗ.
- Đáp ứng với điều trị hóa – xạ.
- Có hay không di căn hạch hoặc tạng.
→ Tỷ lệ sống thêm 5 năm dao động từ 45–70% tùy trường hợp. Nếu u được phát hiện sớm, tổn thương chưa xâm lấn mô da và hạch chậu, khả năng kiểm soát triệt căn là khá cao.
7. Kết luận
U ác tính với tổn thương chồng lấn của cơ quan sinh dục nam (C63.8) là nhóm bệnh lý hiếm gặp nhưng mang tính thách thức cao trong chẩn đoán và điều trị. Do không thể xác định cơ quan nguyên phát chính, việc phân tích ranh giới tổn thương, chỉ định sinh thiết đúng vị trí và xây dựng chiến lược điều trị đa mô thức là vô cùng cần thiết. Việc chẩn đoán sớm có thể tránh được phẫu thuật lớn và cải thiện đáng kể tiên lượng sống còn. Cần tăng cường nhận thức cộng đồng nam giới về các dấu hiệu nguy cơ như sưng đau bìu kéo dài, xuất tinh bất thường, khối cứng không giảm dù điều trị – để giảm thời gian trì hoãn thăm khám.
Tài liệu tham khảo
- Jones, R. A., Ahmed, H. U., et al. (2021). “Overlapping malignant lesions in male genital organs: A diagnostic and therapeutic review.” Journal of Urologic Oncology, 39(5), 112–119.
- DiSandro, M., et al. (2019). “MRI for the evaluation of complex testicular and paratesticular malignancies.” Urology Case Reports, 23, 21–25.
- Tan, J. S., Kumar, R., & Foo, K. T. (2020). “Management of rare overlapping tumors of male reproductive tract.” World Journal of Men’s Health, 38(3), 357–363.
- Lopatkin, N., et al. (2018). “Composite tumors of testis and spermatic cord: Diagnostic implications.” International Urology and Nephrology, 50(6), 939–945.
- Shimada, K., et al. (2022). “Outcomes and prognostic factors in overlapping urogenital malignancies in men.” Cancer Medicine, 11(2), 349–358.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM