U Da Ác Của Quy Đầu Dương Vật (Malignant Neoplasm: Glans Penis – C60.1)
Trung tâm Sức khoẻ Nam Giới Men's Health
U da ác tính của quy đầu dương vật (Malignant neoplasm: Glans penis – C60.1) là một dạng ung thư hiếm gặp nhưng có tiên lượng xấu nếu không được phát hiện và điều trị kịp thời. Bệnh thường liên quan đến các yếu tố nguy cơ như nhiễm Human papillomavirus (HPV), hẹp bao quy đầu (phimosis), vệ sinh kém và tiếp xúc với chất gây ung thư (carcinogens).
Theo nghiên cứu của Chaux et al. (2016) công bố trên The Journal of Urology, ung thư quy đầu chiếm tỷ lệ cao nhất trong các loại ung thư dương vật, do đặc điểm mô học của vùng này dễ bị tổn thương và phát triển thành khối u ác tính.
1. Dịch tễ học
- Ung thư quy đầu dương vật thường gặp ở nam giới trên 50 tuổi nhưng cũng có thể xuất hiện ở độ tuổi trẻ hơn.
- Tỷ lệ mắc bệnh cao hơn ở những khu vực có tỷ lệ cắt bao quy đầu thấp.
- Theo nghiên cứu của Alemany et al. (2014) trên The Lancet Oncology, khoảng 40-50% trường hợp ung thư quy đầu có liên quan đến nhiễm HPV nguy cơ cao (HPV-16, HPV-18).
2. Nguyên nhân và yếu tố nguy cơ
2.1. Nhiễm HPV
- HPV-16 và HPV-18 có liên quan đến sự hình thành ung thư quy đầu.
- Nhiễm HPV thường gặp ở những người có nhiều bạn tình và không sử dụng biện pháp bảo vệ khi quan hệ.
2.2. Hẹp bao quy đầu (Phimosis)
- Làm tăng nguy cơ tích tụ bựa sinh dục (smegma), gây viêm nhiễm mãn tính và đột biến tế bào.
- Theo nghiên cứu của Backes et al. (2009) trên International Journal of Cancer, bệnh nhân bị hẹp bao quy đầu có nguy cơ mắc ung thư quy đầu cao hơn 5-10 lần so với người bình thường.
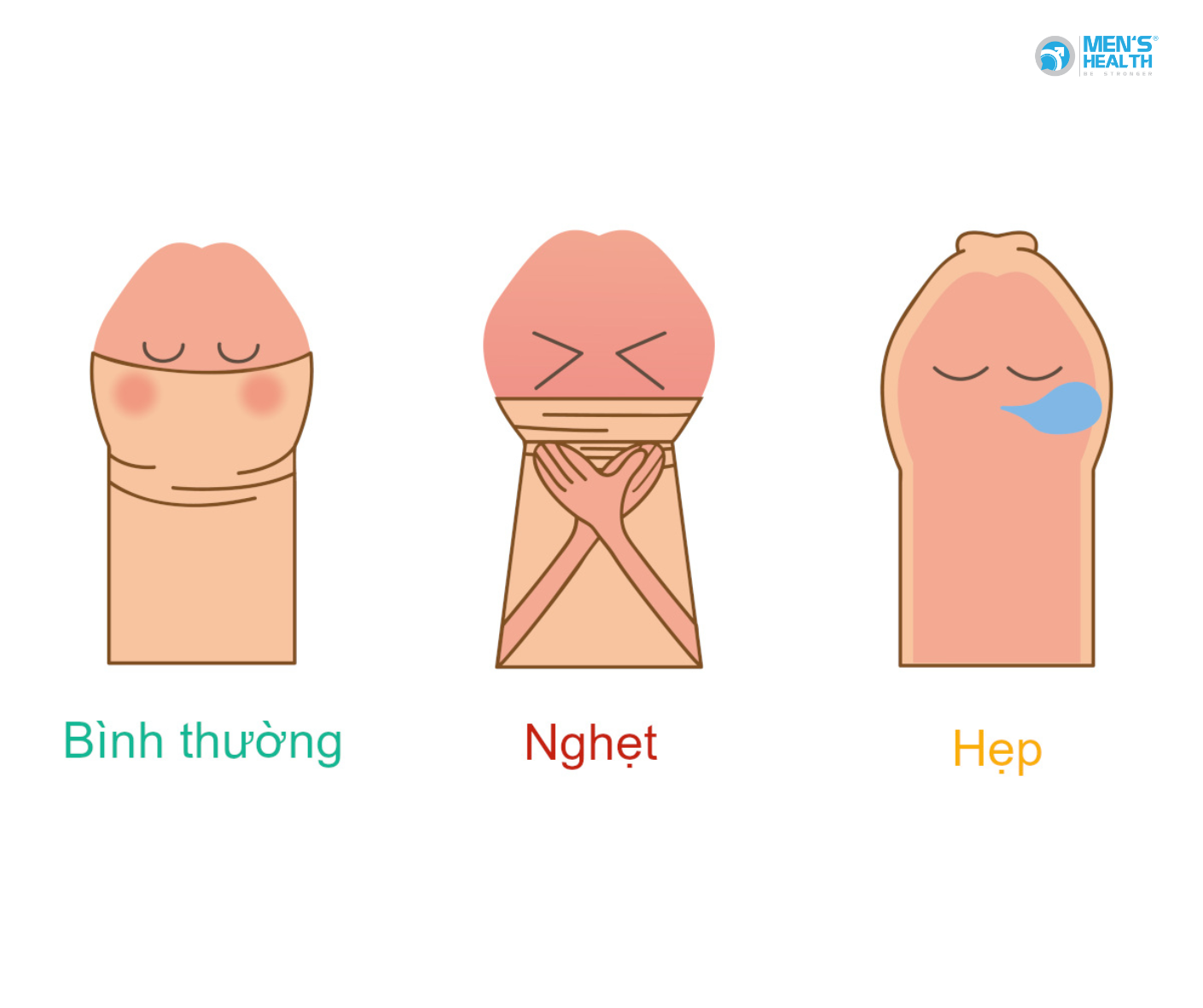
2.3. Vệ sinh cá nhân kém
- Làm tăng nguy cơ viêm nhiễm, tổn thương mô và phát triển ung thư.
2.4. Hút thuốc lá
- Carcinogens trong thuốc lá có thể gây đột biến tế bào, dẫn đến hình thành khối u ác tính.
- Theo nghiên cứu của Daling et al. (2005) trên Cancer Epidemiology, hút thuốc lá làm tăng nguy cơ ung thư quy đầu lên 3 lần.
3. Triệu chứng lâm sàng
- Xuất hiện một khối u, vết loét hoặc mảng cứng trên quy đầu, không lành sau nhiều tuần.
- Ngứa, rát, đau hoặc chảy dịch có mùi hôi từ quy đầu.
- Chảy máu bất thường từ quy đầu.
- Hạch bẹn sưng (inguinal lymphadenopathy) nếu ung thư đã lan.
4. Chẩn đoán
4.1. Khám lâm sàng
- Đánh giá kích thước, hình dạng và mức độ tổn thương của khối u.
- Kiểm tra hạch bẹn để xác định di căn.
4.2. Sinh thiết (Biopsy)
- Là tiêu chuẩn vàng để chẩn đoán xác định ung thư.
4.3. Chẩn đoán hình ảnh
- Siêu âm Doppler: Đánh giá mức độ xâm lấn của khối u vào thể hang.
- MRI hoặc CT Scan: Kiểm tra di căn hạch hoặc di căn xa.
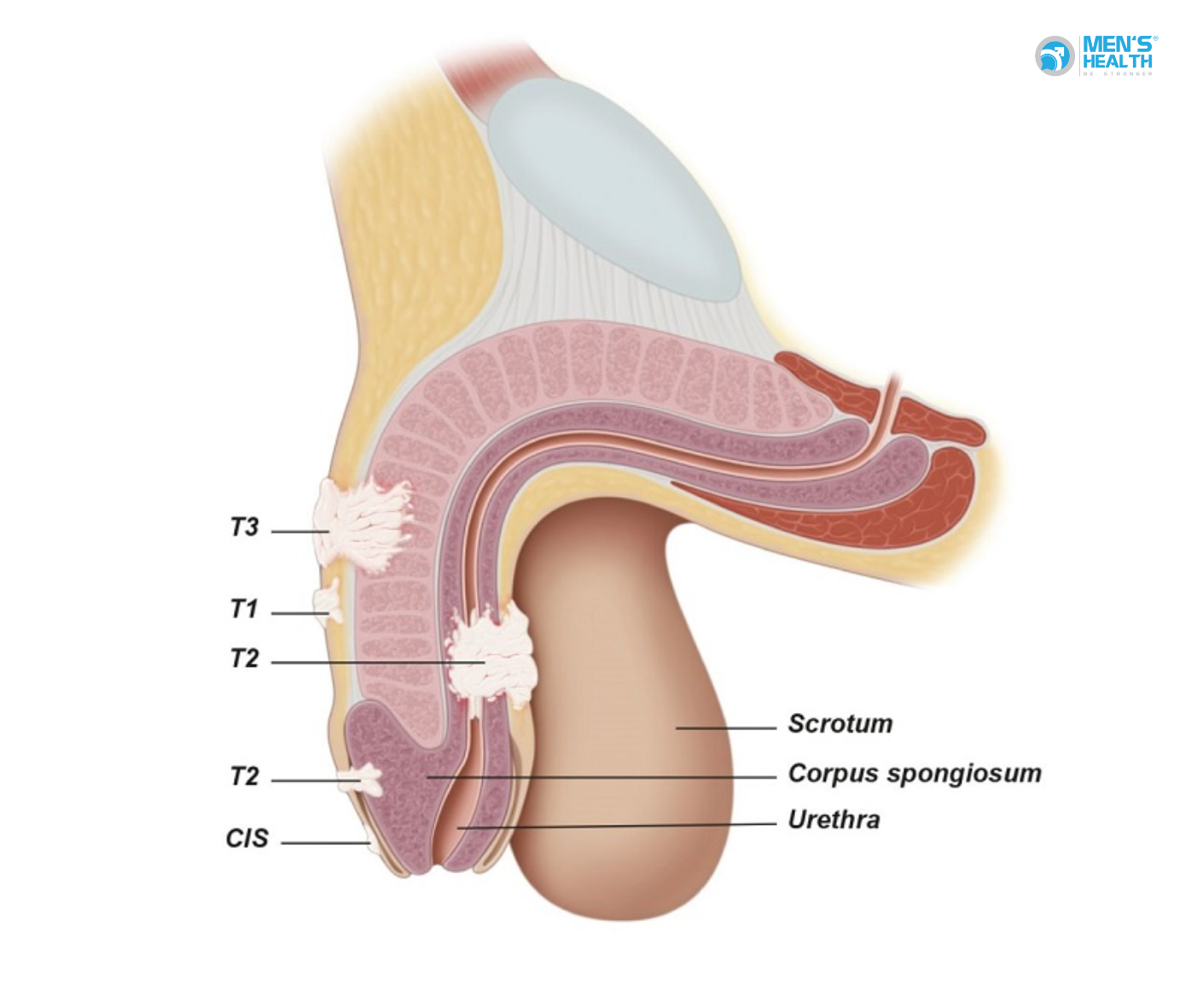
5. Phân loại giai đoạn theo TNM
- T1: Khối u giới hạn ở quy đầu, chưa xâm lấn mô sâu.
- T2: Xâm lấn vào thể hang hoặc thể xốp.
- T3: Xâm lấn vào niệu đạo hoặc tuyến tiền liệt.
- T4: Xâm lấn vào cơ quan lân cận.
6. Điều trị
6.1. Phẫu thuật
- Cắt bao quy đầu (Circumcision): Nếu ung thư chỉ khu trú ở lớp da quy đầu.
- Cắt một phần dương vật (Partial penectomy): Nếu khối u xâm lấn mô sâu hơn.
- Nạo hạch bẹn (Inguinal lymphadenectomy): Khi có nghi ngờ di căn hạch.
6.2. Xạ trị (Radiotherapy)
- Áp dụng cho bệnh nhân không thể phẫu thuật hoặc sau phẫu thuật để tiêu diệt tế bào ung thư còn sót lại.
6.3. Hóa trị (Chemotherapy)
- Dùng trong trường hợp ung thư tiến triển.
- Các thuốc thường dùng: Cisplatin, 5-Fluorouracil (5-FU), Paclitaxel.
7. Tiên lượng và phòng ngừa
- Tỷ lệ sống 5 năm:
- Giai đoạn sớm (T1-T2): 80-90%.
- Giai đoạn muộn (T3-T4): 30-50%.
- Phòng ngừa:
- Tiêm phòng HPV.
- Cắt bao quy đầu nếu có hẹp bao quy đầu.
- Duy trì vệ sinh cá nhân tốt.
- Tránh hút thuốc lá và tiếp xúc với hóa chất độc hại.
Kết luận
Ung thư quy đầu dương vật là một bệnh lý hiếm gặp nhưng nguy hiểm, có thể phòng ngừa bằng cách duy trì vệ sinh tốt và tiêm phòng HPV. Việc phát hiện sớm và điều trị kịp thời có thể cải thiện tiên lượng và chất lượng cuộc sống của bệnh nhân.
Tài liệu tham khảo
- Chaux, A., Reuter, V. E., Lezcano, C., & Velazquez, E. F. (2016). Epidemiology and Pathology of Penile Cancer. The Journal of Urology, 195(4), 894-903.
- Alemany, L., Cubilla, A., Halec, G., Kasamatsu, E., Quiros, B., Masferrer, E., & Tous, S. (2014). Role of Human Papillomavirus in Penile Carcinomas Worldwide. The Lancet Oncology, 15(4), 187-195.
- Backes, D. M., Kurman, R. J., Pimenta, J. M., & Smith, J. S. (2009). Systematic review of human papillomavirus prevalence in invasive penile cancer. International Journal of Cancer, 124(10), 2505-2511.
 0902 353 353
0902 353 353 Giờ làm việc: 08:00 - 20:00
Giờ làm việc: 08:00 - 20:00 7B/31 Thành Thái, Phường Diên Hồng, TP. HCM
7B/31 Thành Thái, Phường Diên Hồng, TP. HCM