Trong y học hiện đại, nhiều bệnh lý nam khoa – từ rối loạn sinh tinh, suy giảm nội tiết, bất thường cơ quan sinh dục đến ung thư – ngày càng được chứng minh có liên quan đến yếu tố di truyền (genetic factors). Những bất thường về nhiễm sắc thể, đột biến gen hoặc di truyền đơn gene không chỉ ảnh hưởng đến khả năng sinh sản mà còn liên quan đến nguy cơ mắc bệnh lý ác tính. Hiểu rõ vai trò của di truyền trong nam khoa sẽ giúp nâng cao hiệu quả tầm soát, điều trị cá thể hóa và tư vấn sinh sản chính xác cho bệnh nhân.
1. Di truyền học và vai trò trong nam khoa
Di truyền học (genetics) nghiên cứu sự truyền đạt thông tin di truyền qua các thế hệ. Trong lĩnh vực nam khoa, các bất thường di truyền có thể biểu hiện dưới ba dạng chính:
- Bất thường số lượng nhiễm sắc thể (chromosomal aneuploidy): ví dụ như hội chứng Klinefelter (47,XXY).
- Bất thường cấu trúc nhiễm sắc thể (structural rearrangements): như mất đoạn (deletion), đảo đoạn (inversion).
- Đột biến gen đơn lẻ (single-gene mutations): như đột biến gen AZF vùng Y gây vô tinh không tắc (non-obstructive azoospermia – NOA).
→ Theo nghiên cứu của Krausz và cộng sự (2018) công bố trên Nature Reviews Urology, có đến 20% trường hợp vô sinh nam nguyên nhân không rõ được phát hiện bất thường di truyền sau khi xét nghiệm chuyên sâu.
2. Những bệnh lý nam khoa liên quan đến yếu tố di truyền
2.1. Vô tinh không tắc (Non-obstructive azoospermia – NOA)
Đây là tình trạng tinh hoàn không sản xuất được tinh trùng. Nguyên nhân phổ biến gồm: hội chứng Klinefelter, mất đoạn AZF (AZFa, AZFb, AZFc) trên nhiễm sắc thể Y.
→ Di truyền kiểu nam truyền nam, có thể gây vô sinh di truyền cho con trai nếu sử dụng tinh trùng thu được để thụ tinh nhân tạo.
2.2. Thiểu sản cơ quan sinh dục và rối loạn biệt hóa giới tính (Disorders of sex development – DSD)
Gồm các trường hợp dương vật nhỏ, tinh hoàn ẩn, lệch giới tính tâm lý – thường do đột biến gen SRD5A2, gen AR hoặc CYP17A1.
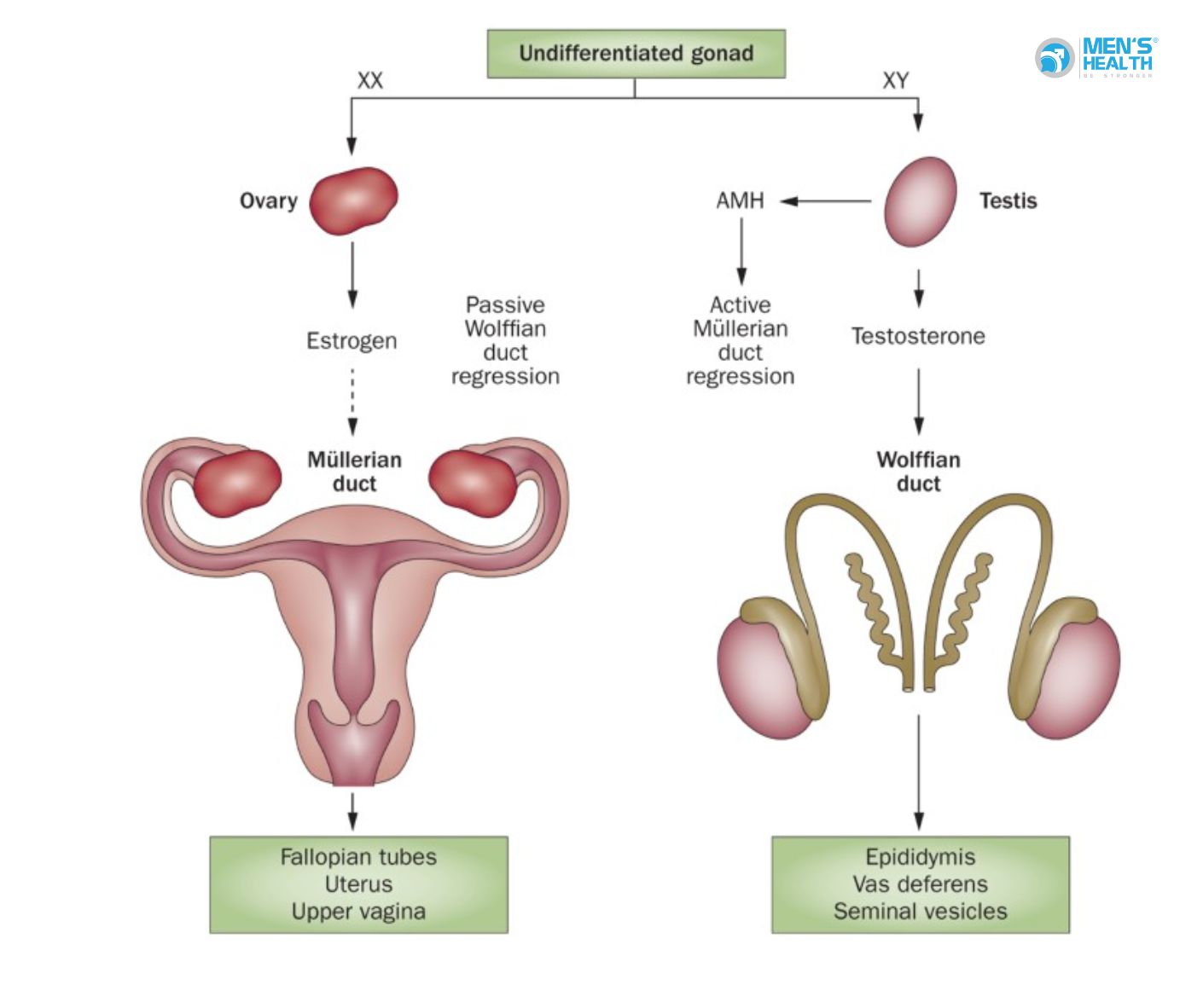
→ Theo nghiên cứu của Sinnecker và cộng sự (2020) công bố trên Journal of Clinical Endocrinology & Metabolism, có đến 60% các ca DSD ở trẻ nam có yếu tố đột biến di truyền nền.
2.3. Suy sinh dục nguyên phát (Primary hypogonadism)
Phổ biến nhất là hội chứng Klinefelter – với kiểu gene 47,XXY – gây tinh hoàn teo nhỏ, testosterone thấp, vú to ở nam.
2.4. Ung thư tinh hoàn (Testicular cancer)
Khoảng 25% bệnh nhân ung thư tinh hoàn có tiền sử gia đình liên quan. Một số đột biến như KITLG, BAK1, PDE11A liên quan đến ung thư tinh bào (seminoma).
→ Theo nghiên cứu của Litchfield và cộng sự (2015) công bố trên Nature Genetics, nguy cơ ung thư tinh hoàn tăng gấp 4–8 lần nếu có người thân nam ruột thịt mắc bệnh.
2.5. Rối loạn cương dương di truyền (Genetic erectile dysfunction)
Một số đột biến gen liên quan đến sản xuất nitric oxide hoặc hoạt động của enzyme PDE5 có thể gây rối loạn cương ở độ tuổi rất trẻ.
3. Các xét nghiệm di truyền trong thực hành nam khoa
3.1. Phân tích nhiễm sắc thể đồ (Karyotyping)
Áp dụng trong chẩn đoán bất thường số lượng/cấu trúc nhiễm sắc thể, như hội chứng Klinefelter, mất đoạn Y.
3.2. Xét nghiệm mất đoạn AZF trên Y (Y microdeletion testing)
Phát hiện mất đoạn AZFa/b/c – liên quan mật thiết đến NOA. Mất đoạn AZFa/b thường tiên lượng xấu.
3.3. Phân tích gen SRD5A2, AR, INSL3, GNRHR…
Áp dụng trong các ca nghi ngờ rối loạn biệt hóa giới tính, suy sinh dục không rõ nguyên nhân.
3.4. Giải trình tự toàn exome (Whole Exome Sequencing – WES)
Cách tiếp cận hiện đại, giúp phát hiện các đột biến gen hiếm trong các trường hợp vô sinh không rõ nguyên nhân, ung thư tinh hoàn kháng điều trị, hay bệnh lý di truyền không điển hình.
→ Theo nghiên cứu của Oud và cộng sự (2022) công bố trên Human Reproduction Update, WES giúp xác định nguyên nhân ở 16% các trường hợp vô sinh nam idiopathic sau khi các xét nghiệm cổ điển thất bại.
4. Tư vấn di truyền và quản lý nguy cơ cho bệnh nhân nam khoa
Tư vấn di truyền (genetic counseling) đóng vai trò trung tâm khi phát hiện bất thường gene:
- Giải thích ý nghĩa xét nghiệm và tiên lượng điều trị.
- Đánh giá khả năng di truyền cho con (đặc biệt nếu có kế hoạch IVF-ICSI).
- Lập kế hoạch tầm soát và quản lý nguy cơ bệnh lý ác tính (ung thư tinh hoàn, tuyến tiền liệt).
→ Việc tư vấn nên được thực hiện bởi bác sĩ có đào tạo chuyên sâu hoặc chuyên gia di truyền, kết hợp với bác sĩ nam khoa.
5. Trường hợp lâm sàng thực tế
Trường hợp 1: Anh T., 28 tuổi, đến khám tại Trung tâm Sức khỏe Nam giới Men’s Health vì kết hôn 2 năm chưa có con.
- Lý do trì hoãn: nghĩ “chắc do vợ chưa canh đúng ngày rụng trứng”. Đã tự mua thuốc bổ nam uống suốt 10 tháng.
- Khám và xét nghiệm: không tìm thấy tinh trùng trong mẫu tinh dịch đồ. Siêu âm tinh hoàn: thể tích giảm, không thấy bất thường lớn. Làm karyotype: phát hiện 47,XXY – hội chứng Klinefelter.
- Xử trí: tư vấn sinh sản, bổ sung testosterone đường gel, chuyển IVF với tinh trùng từ mô tinh hoàn (TESE).
- Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Trong vô sinh nam, cần xét nghiệm nhiễm sắc thể khi tinh dịch đồ bất thường. Nhiều trường hợp trì hoãn khám do tâm lý sĩ diện, khiến cơ hội lấy tinh trùng bị bỏ lỡ do tinh hoàn xơ hóa”.
Trường hợp 2: Em N., 17 tuổi, đến khám vì không thấy tinh hoàn bên phải. Gia đình từng có bác ruột bị ung thư tinh hoàn.
- Lý do trì hoãn: người nhà cho rằng “chắc tinh hoàn lên bụng, không sao cả”. Không đi kiểm tra suốt 6 năm sau khi bác sĩ nhi đề cập.
- Khám lâm sàng: tinh hoàn phải ẩn, siêu âm bụng phát hiện khối bất thường vùng chậu phải. Chụp MRI và xét nghiệm chỉ điểm khối u → chẩn đoán ung thư tinh hoàn ẩn.
- Xử trí: phẫu thuật cắt bỏ, hóa trị hỗ trợ. Sau hồi phục, tiến hành xét nghiệm gen KITLG cho các thành viên nam khác trong gia đình.
- Khuyến cáo của TS.BS.CK2 Trà Anh Duy: “Trẻ nam có tinh hoàn ẩn cần được phẫu thuật trước 2 tuổi. Tình trạng trì hoãn làm tăng nguy cơ ung thư gấp 10 lần. Nếu gia đình có tiền sử ung thư tinh hoàn, nên xét nghiệm di truyền sớm và theo dõi định kỳ”.
6. Những hướng nghiên cứu nổi bật trong lĩnh vực nam khoa di truyền
6.1. Tạo tinh trùng từ tế bào gốc (Spermatogenesis from stem cells)
Đang được thử nghiệm ở mức độ mô hình chuột, có thể mở ra hy vọng cho người vô tinh do mất đoạn AZF toàn phần.
6.2. Biến đổi gene (Gene editing)
Sử dụng công nghệ CRISPR-Cas9 để hiệu chỉnh các đột biến đơn gene liên quan đến sinh tinh – còn trong giai đoạn tiền lâm sàng.
6.3. Áp dụng trí tuệ nhân tạo (AI) trong giải mã bộ gen
Các hệ thống AI giúp phân tích bộ gen nam giới vô sinh để phát hiện những mô hình đột biến chưa từng mô tả.
→ Theo nghiên cứu của Varghese và cộng sự (2023) công bố trên Fertility and Sterility, AI giúp tăng độ chính xác phát hiện gen bệnh lên 27% so với phân tích thủ công.
Kết luận
Yếu tố di truyền đóng vai trò nền tảng trong nhiều bệnh lý nam khoa – từ vô sinh, thiểu sản sinh dục đến ung thư tinh hoàn. Việc phát hiện sớm và hiểu đúng về gen bệnh không chỉ giúp nâng cao hiệu quả điều trị mà còn mang lại giá trị lâu dài trong tư vấn sinh sản và phòng ngừa nguy cơ di truyền cho thế hệ sau. Trong thực hành lâm sàng, bác sĩ cần chủ động đề nghị xét nghiệm di truyền khi có chỉ định, nhất là trong các trường hợp vô tinh, bất thường phát triển sinh dục hoặc có tiền sử gia đình mắc bệnh lý ác tính. Đồng thời, tư vấn di truyền cần được thực hiện bài bản, nhân văn và cập nhật. Y học nam khoa đang bước vào kỷ nguyên cá thể hóa, trong đó di truyền học không chỉ là công cụ chẩn đoán mà còn là chìa khóa mở ra hướng điều trị mới – chính xác, tối ưu và lâu dài.
Tài liệu tham khảo
- Krausz, C., Riera-Escamilla, A. (2018). “Genetics of male infertility.” Nature Reviews Urology, 15(6), 369–384.
- Sinnecker, G. H., Hiort, O., Kruse, K. (2020). “Disorders of sex development: Clinical management and genetics.” Journal of Clinical Endocrinology & Metabolism, 105(3), 755–768.
- Litchfield, K., et al. (2015). “Identification of twelve new susceptibility loci for testicular germ cell tumour.” Nature Genetics, 47(7), 733–739.
- Oud, M. S., et al. (2022). “Exome sequencing in idiopathic male infertility.” Human Reproduction Update, 28(1), 1–17.
- Varghese, A. C., et al. (2023). “Artificial intelligence-assisted genetic analysis in male infertility: Promise and pitfalls.” Fertility and Sterility, 119(2), 297–306.