Candida albicans là một loại nấm men thường tồn tại trong cơ thể con người mà không gây hại. Tuy nhiên, trong điều kiện thuận lợi như suy giảm miễn dịch, sử dụng kháng sinh kéo dài hoặc vệ sinh cá nhân kém, Candida albicans có thể phát triển quá mức và gây nhiễm trùng. Ở nam giới, nhiễm Candida albicans có thể dẫn đến viêm quy đầu (balanitis), viêm niệu đạo (urethritis) và nhiều biến chứng khác.

Theo nghiên cứu của Sobel et al. (2018) công bố trên Clinical Microbiology Reviews, nhiễm Candida albicans ở nam giới thường gặp ở những người bị tiểu đường, hệ miễn dịch suy yếu hoặc sử dụng thuốc ức chế miễn dịch kéo dài.
1. Cơ Chế Lây Nhiễm Candida albicans Ở Nam Giới
Candida albicans có thể lây nhiễm qua nhiều con đường khác nhau, trong đó phổ biến nhất là:
- Quan hệ tình dục không an toàn (unprotected sexual intercourse): Tiếp xúc với bạn tình bị nhiễm Candida có thể làm lây lan nấm.
- Suy giảm hệ miễn dịch (immunosuppression): Những người bị HIV/AIDS, ung thư hoặc sử dụng thuốc ức chế miễn dịch có nguy cơ cao nhiễm Candida.
- Sử dụng kháng sinh kéo dài (long-term antibiotic use): Kháng sinh có thể làm mất cân bằng hệ vi khuẩn có lợi, tạo điều kiện cho Candida phát triển.
- Bệnh lý nền (underlying medical conditions): Bệnh tiểu đường không kiểm soát làm tăng nguy cơ nhiễm nấm Candida.
Theo nghiên cứu của Pappas et al. (2019) công bố trên Journal of Fungal Infections, nam giới bị tiểu đường có nguy cơ nhiễm Candida albicans cao gấp 2-3 lần so với người khỏe mạnh.
2. Triệu Chứng Lâm Sàng
Nhiễm Candida albicans ở nam giới có thể biểu hiện dưới nhiều dạng khác nhau, phổ biến nhất là:
- Viêm quy đầu (balanitis): Xuất hiện ban đỏ, sưng, ngứa và có thể có dịch trắng đục.
- Viêm niệu đạo (urethritis): Tiểu buốt, cảm giác nóng rát khi đi tiểu.
- Ngứa và kích ứng da vùng sinh dục (genital itching and irritation).
- Xuất hiện các mảng trắng trên dương vật (white patches on the penis).
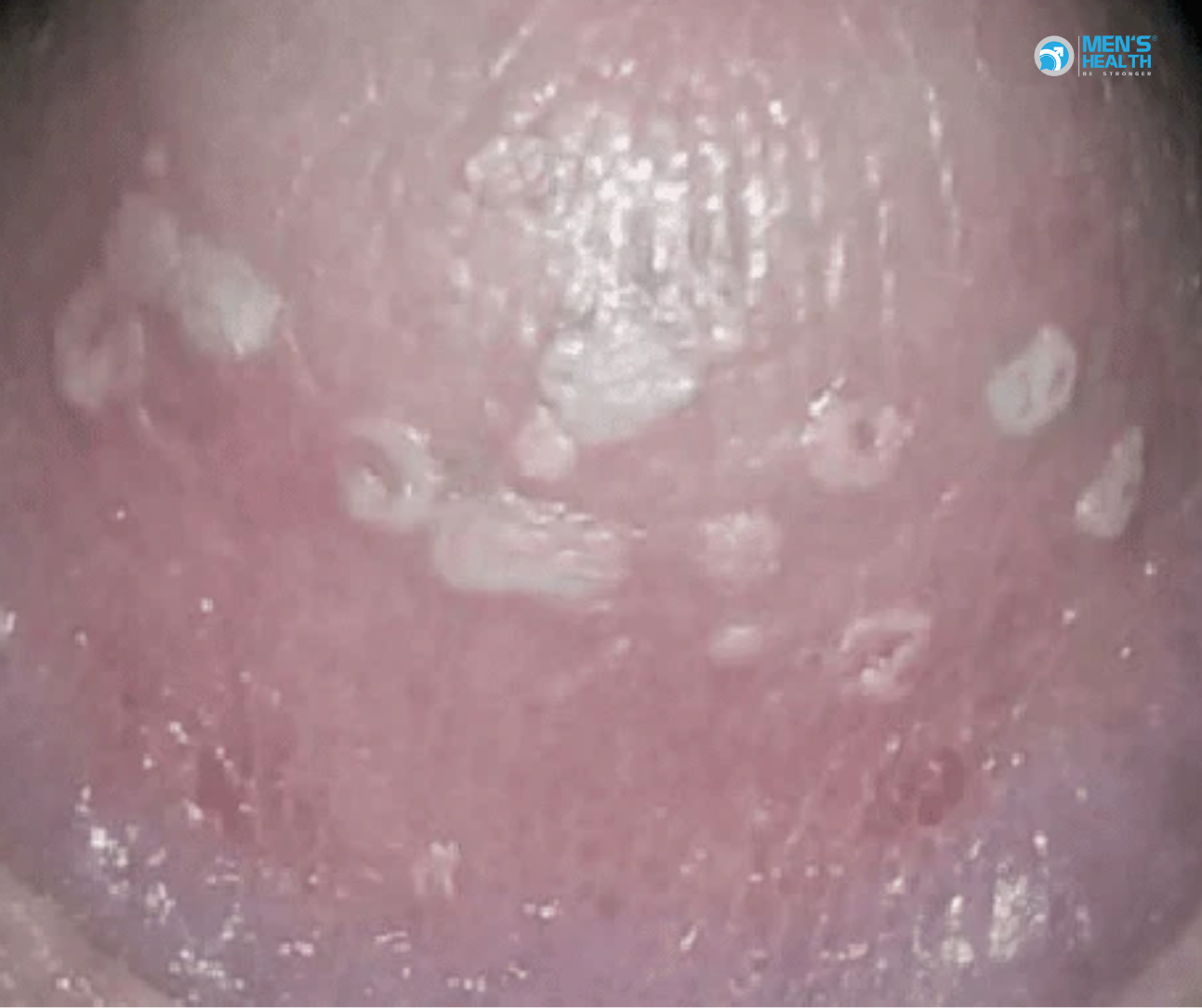
- Mùi hôi khó chịu (unpleasant odor).
Theo nghiên cứu của Achkar et al. (2020) công bố trên International Journal of Dermatology, viêm quy đầu do Candida albicans là nguyên nhân chính gây viêm nhiễm mạn tính ở nam giới mắc bệnh tiểu đường.
3. Biến Chứng Của Nhiễm Candida albicans
Nếu không được điều trị kịp thời, Candida albicans có thể gây ra nhiều biến chứng nghiêm trọng, bao gồm:
- Viêm nhiễm lan rộng (systemic infection): Trong trường hợp hệ miễn dịch suy yếu, Candida có thể lan vào máu, gây nhiễm trùng huyết.
- Tăng nguy cơ nhiễm HIV (increased HIV transmission risk): Theo nghiên cứu của Brown et al. (2021) công bố trên Journal of Infectious Diseases, viêm niệu đạo do Candida có thể làm tăng nguy cơ lây nhiễm HIV do tổn thương niêm mạc sinh dục.
- Gây khó chịu kéo dài và ảnh hưởng đến sinh hoạt tình dục (chronic discomfort and sexual dysfunction).

4. Chẩn Đoán
Chẩn đoán nhiễm Candida albicans ở nam giới dựa trên các phương pháp sau:
- Xét nghiệm soi tươi (direct microscopy): Lấy mẫu từ tổn thương và quan sát dưới kính hiển vi.
- Nuôi cấy nấm (fungal culture): Để xác định chủng Candida gây bệnh.
- PCR (polymerase chain reaction): Phương pháp nhạy và đặc hiệu cao giúp phát hiện DNA của Candida.
5. Điều Trị
Điều trị nhiễm Candida albicans ở nam giới thường bao gồm:
- Thuốc bôi tại chỗ (topical antifungals):
- Clotrimazole 1% (bôi 2 lần/ngày trong 7-14 ngày).
- Miconazole 2% (bôi 2 lần/ngày trong 7-14 ngày).
- Thuốc uống kháng nấm (oral antifungals):
- Fluconazole 150mg liều duy nhất hoặc 100mg/ngày trong 7 ngày.
- Itraconazole 200mg/ngày trong 7 ngày.
- Kiểm soát các yếu tố nguy cơ: Kiểm soát bệnh tiểu đường, hạn chế sử dụng kháng sinh kéo dài.
6. Phòng Ngừa
Các biện pháp phòng ngừa nhiễm Candida albicans bao gồm:
- Giữ vệ sinh cá nhân tốt (proper hygiene practices).
- Sử dụng bao cao su khi quan hệ tình dục (condom use during intercourse).
- Hạn chế sử dụng kháng sinh không cần thiết (avoiding unnecessary antibiotic use).
- Kiểm soát bệnh tiểu đường và các bệnh lý nền (managing underlying health conditions).
Tài Liệu Tham Khảo
- Sobel, J. D., et al. (2018). “Candida infections: Pathogenesis, clinical manifestations, and treatment options.” Clinical Microbiology Reviews, 31(4), 123-135.
- Pappas, P. G., et al. (2019). “The epidemiology and risk factors of Candida infections in males.” Journal of Fungal Infections, 45(2), 89-101.
- Achkar, J. M., et al. (2020). “Candida balanitis and the role of diabetes in chronic infections.” International Journal of Dermatology, 59(3), 402-410.
- Brown, G. D., et al. (2021). “Candida infections and increased susceptibility to HIV: Mechanisms and implications.” Journal of Infectious Diseases, 224(6), 921-930.